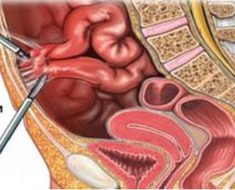
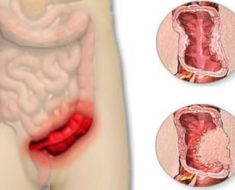
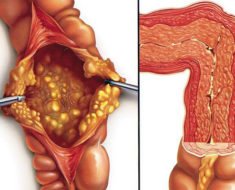
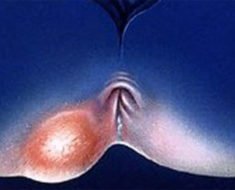
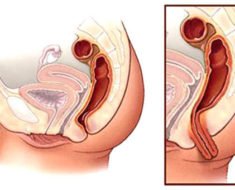
Прободение кишечника (перфорация) – это образование сквозного отверстия его стенки с выходом содержимого в брюшную полость. Патология развивается на фоне заболевания кишечника или в результате травмы живота. Перфорация кишечника вызывает гнойное воспаление брюшины (перитонит) и без хирургического вмешательства приводит к гибели пациента.
Симптомы
Прободение кишечника – острое состояние, пациент обычно называет точное время начала симптомов. Клиническая картина болезни включает две последовательные стадии: первичного шока (первые 6 часов после перфорации) и перитонита.
Стадия первичного шока
Изменения в организме по механизму развития напоминают шок. Кишечное содержимое изливается в брюшную полость, раздражает и повреждает брюшину.
 интенсивные режущие боли, которые вначале локализуются в зоне перфорации, затем распространяются по всему животу;
интенсивные режущие боли, которые вначале локализуются в зоне перфорации, затем распространяются по всему животу;- поверхностное дыхание;
- напряжение мышц живота;
- холодный пот;
- снижение артериального давления.
Стадия перитонита
Нарушается чувствительность нервных окончаний брюшины, бактериальная флора кишечного содержимого приводит к гнойному воспалению в брюшной полости.
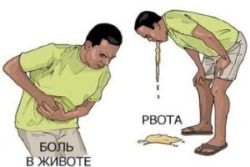 боли становятся менее интенсивными;
боли становятся менее интенсивными;- сухость во рту, жажда;
- многократная рвота;
- вздутие живота;
- лихорадка;
- слабость.
Клиника зависит от локализации и размера дефекта. Чем он выше и больше, тем ярче выражены симптомы. Наиболее остро и тяжело протекает перфорация двенадцатиперстной кишки.
Бывает, что маленькое отверстие в стенке кишки прикрывается долей печени или прядью сальника. Содержимое кишечника перестаёт вытекать в брюшную полость, и патологический процесс ограничивается. Самочувствие пациента улучшается. В дальнейшем на этом месте формируется абсцесс.
Причины
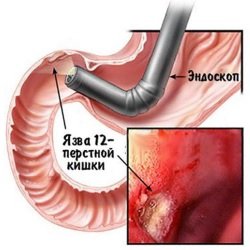 Язвенная болезнь двенадцатиперстной кишки. Перфорация язвы – одно из грозных осложнений заболевания. Чаще встречается у мужчин в возрасте 30-40 лет.
Язвенная болезнь двенадцатиперстной кишки. Перфорация язвы – одно из грозных осложнений заболевания. Чаще встречается у мужчин в возрасте 30-40 лет.- Опухоли. Изъязвление и распад новообразований кишечника приводит к прободению в зоне поражения.
- Неспецифический язвенный колит – хроническое заболевание, при котором в толстой кишке образуются множественные язвы. Перфорация кишечника возможна при обострении патологии и токсическом расширении кишки (мегаколон).
- Болезнь Крона – тяжёлое аутоиммунное поражение всех отделов кишечника. В стенках кишки развивается гранулематозное воспаление, язвы.
- Дивертикулит – воспаление дивертикулов — грыжевидных выпячиваний ободочной кишки. Нарушение структуры, истончение стенки способствует перфорации.
- Кишечная непроходимость. В поздней стадии заболевания развивается некроз кишки, возможен ее разрыв.
- Инородные тела. Кости с острыми краями, иголки, гвозди при движении по пищеварительному тракту могут повредить его стенки. При случайном проглатывании инородного тела обратитесь за медицинской помощью.
- Травмы живота – ножевые и огнестрельные ранения, закрытые повреждения.
- Ятрогенные причины – перфорация во время диагностических и лечебных манипуляций: ректоскопии, колоноскопии. Осложнение возникает при выраженных изменениях стенки органа, удалении полипов.
Диагностика
Пациенты с подозрением на перфорацию кишечника должны быть немедленно доставлены в хирургический стационар.
Сбор анамнеза и осмотр
Врач ставит диагноз на основании следующих клинических данных:
 острое начало болезни, типичные симптомы;
острое начало болезни, типичные симптомы;- наличие заболевания, которое может приводить к перфорации;
- гримаса боли на лице пациента;
- язык сухой, с белым налётом;
- неподвижное положение, лёжа на спине или на боку, ноги приведены к животу; попытка изменить позу усиливает боль;
- живот доскообразный, не участвует в дыхании;
- при пальпации – напряжение мышц, резкая болезненность, симптомы раздражения брюшины;
- при аускультации (прослушивании) живота – резкое ослабление или отсутствие перистальтики.
Лабораторные методы
- Общий анализ крови – при перитоните увеличивается количество нейтрофильных лейкоцитов и СОЭ.
- Общий анализ мочи – высокая относительная плотность, следы ацетона.
- Биохимия крови – электролитные нарушения, повышение острофазовых показателей.
Инструментальные методы
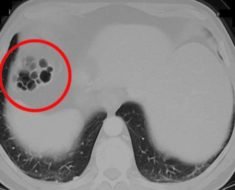
- Обзорная рентгенограмма живота – основной метод диагностики прободения кишечника. В 80% случаев на рентгенограмме выявляют газ, попавший в брюшную полость через отверстие в стенке органа. Исследование проводят в положении стоя или лёжа на левом боку. При перфорации на фоне кишечной непроходимости на снимке видны уровни жидкости – чаши Клойбера.
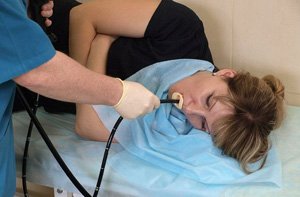 ФГДС – назначают при отрицательном результате рентгенографии. С помощью эндоскопии выявляют язвенный дефект, оценивают его состояние. Если после нагнетания воздуха боль в животе усиливается, делают повторную рентгенограмму.
ФГДС – назначают при отрицательном результате рентгенографии. С помощью эндоскопии выявляют язвенный дефект, оценивают его состояние. Если после нагнетания воздуха боль в животе усиливается, делают повторную рентгенограмму.- Компьютерная томография (КТ) – на серии снимков выявляют свободную жидкость и газ в животе, перфорационное отверстие.
- УЗИ – обнаруживают жидкость и газ за пределами кишечника, абсцессы.
- Диагностическая лапароскопия – миниоперация, эндоскопический осмотр брюшной полости через небольшие разрезы на животе. При прободении выявляют экссудат.
Лечение
При перфорации кишечника с перитонитом показана неотложная операция, единственное противопоказание к ней – состояние агонии у пациента. Чем раньше проведено хирургическое вмешательство, тем лучше результаты лечения и прогноз.
При ограниченной перфорации, удовлетворительном состоянии пациента, сформировавшемся инфильтрате размером до 4 см проводят консервативное лечение.
Хирургическое лечение
Операцию выполняют под общим наркозом. На этапе подготовки опорожняют желудок с помощью зонда. После лапаротомии (разреза живота) находят отверстие в кишке. Объём вмешательства зависит от локализации поражения, времени от начала заболевания, состояния пациента, квалификации врача.
Методики операций
- Иссечение язвы – проводят при локализации дефекта в дуоденальной зоне и отсутствии разлитого перитонита. Язву и привратник желудка удаляют в пределах здоровых тканей, ушивают, делают пластику привратника и ваготомию (рассечение блуждающего нерва).
 Ушивание дефекта кишки – проводят при диаметре отверстия не более 5 мм, мягких краях язвы и длительности заболевания до 6 часов. Накладывают двухрядный шов в поперечном направлении. При локализации отверстия на передней стенке 12-перстной кишки возможна лапароскопическая операция.
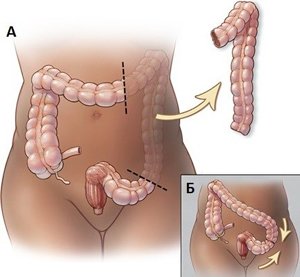
Ушивание дефекта кишки – проводят при диаметре отверстия не более 5 мм, мягких краях язвы и длительности заболевания до 6 часов. Накладывают двухрядный шов в поперечном направлении. При локализации отверстия на передней стенке 12-перстной кишки возможна лапароскопическая операция.- Резекция кишки с наложением анастомоза – делают при перфорации тонкой кишки. Иссекают поражённый участок, соединяют отрезки кишки (накладывают анастомоз).
- Резекция кишки с выведением колостомы – проводят при прободении толстой кишки. Удаляют поражённый участок, отрезок кишки выводят на брюшную стенку. Пациенту в течение нескольких месяцев придётся пользоваться калоприёмником. Затем колостому ушивают и накладывают анастомоз.
Важный этап оперативного лечения по поводу перфорации – промывание брюшной полости от кишечного содержимого. Для оттока экссудата из полости брюшины ставят дренажи.
Восстановительный период
В послеоперационном периоде контролируют диурез и отделяемое по дренажам. При удовлетворительном состоянии пациента для профилактики осложнений рекомендуют раннюю активизацию. После выхода из наркоза пациентам советуют свободно разгибать и сгибать руки, глубоко дышать; через сутки – вставать и делать дыхательную гимнастику.
Питание и жидкость:
- на второй день после операции разрешают пить (не более полстакана за сутки);
- к 4 дню увеличивают объём жидкости до 4-5 стаканов в сутки: кисель, чай, бульон, компоты, овощные отвары;
- на 5 день добавляют протёртые жидкие каши, творог, слизистые супы;
- через неделю в рацион вводят протёртое мясо кролика, индейки, телятину.
Дальнейшую диету назначают в зависимости от фонового заболевания и объёма проведенной операции.
При гладком течении восстановительного периода швы снимают на 8-10 сутки. Длительность стационарного лечения составляет 14-15 дней.
Медикаментозная терапия
Лекарственную терапию проводят с целью предоперационной подготовки, стабилизации состояния пациента, для профилактики осложнений в послеоперационном периоде.
 Инфузионная терапия – вводят растворы для дезинтоксикации, восстановления гемодинамики, электролитного баланса. Основные препараты: Гемодез, Раствор Рингера, Рингера-Локка, Декстроза, Реополиглюкин.
Инфузионная терапия – вводят растворы для дезинтоксикации, восстановления гемодинамики, электролитного баланса. Основные препараты: Гемодез, Раствор Рингера, Рингера-Локка, Декстроза, Реополиглюкин.- Антибиотики – средства для борьбы с инфекцией. Назначают лекарства широкого спектра и их комбинации: цефалоспорины, аминогликозиды, фторхинолоны, имипинемы.
- Сердечные гликозиды – препараты для лечения сердечной недостаточности; внутривенно вводят Строфантин, Коргликон.
- Обезболивающие – средства для борьбы с болевыми ощущениями. В течение 3 суток после хирургического вмешательства назначают наркотические анальгетики (Промедол), далее – Анальгин+Димедрол.
- Дыхательные аналептики – применяют в послеоперационном периоде для стимуляции дыхательного центра: Сульфокамфокаин, Кордиамин.
- Ингибиторы холинэстеразы. Для активизации перистальтики кишечника назначают препарат Прозерин.
Осложнения, возможные исходы
После операции по поводу перфорации кишечника возможны осложнения:
- Пневмония – воспаление лёгких из-за снижения их вентиляции при низкой двигательной активности пациента.
- Абсцессы брюшной полости – гнойные осложнения, связанные с недостаточной санацией брюшной полости, устойчивостью бактериальной флоры к антибиотикам, снижением иммунитета.
- Нарушение моторики пищеварительного тракта – гастростаз, парез кишечника, проявляется рвотой и отсутствием стула.
- Несостоятельность швов – связана с инфекционным процессом, нагноением.
Результаты лечения зависят от длительности заболевания, размеров прободения, возраста пациента, наличия сопутствующей патологии. Послеоперационная летальность при перфорации кишечника составляет от 1,3 до 19,4%, а при развитии гнойного перитонита достигает 30%. Причины смерти: послеоперационные осложнения и декомпенсация хронических болезней.
При обращении к врачу в течение первых 6 часов после прободения кишки – прогноз благоприятный. В дальнейшем пациенты должны находиться на диспансерном учёте у гастроэнтеролога.