Анализ кала на скрытую кровь – это биохимическое исследование, которое позволяет определить скрытое кишечное кровотечение, являющееся симптомом многих патологических состояний. Исследование позволяет заподозрить раковые заболевания кишечника в начальных стадиях его развития и провести своевременную терапию.
Что показывает анализ (в чем суть)?
Анализ позволяет определить наличие гемолизированного гемоглобина, свидетельствующего о «скрытом» кровотечении.
Скрытым называют кровотечение, которое невозможно увидеть невооруженным глазом и даже при микроскопическом исследовании. Зачастую, при прохождение пищевого комка по кишечному тракту, эритроциты разрушаются, и заподозрить кровотечение можно только обнаружив их содержимое биохимическим методом.
Основной компонент красной клетки крови, являющийся ее маркером – это гемоглобин. Гемоглобин – это соединение белка с железом, способное переносить на себе кислород и углекислый газ. В норме он не должен появляться в кале.
Как правильно сдавать анализ
Для получения достоверного результата необходимо придерживаться алгоритма сдачи. Он состоит из правильного забора материала и подготовке к сдаче анализа.
Подготовка к сдаче анализа
Перед сдачей анализа необходимо предупредить пациента о ложноположительном результате при игнорировании рекомендаций. Для достоверности необходимо придерживаться правил подготовки:
 следовать диетическим рекомендациям;
следовать диетическим рекомендациям;- аккуратно чистить зубы для предупреждения попадания крови при гингивите в желудочно-кишечный тракт;
- не сдавать анализ в период менструации;
- исключить прием медикаментов;
- кал должен быть получен только естественным способом, использование вспомогательных средств – недопустимо.
Итак, нельзя:
- за 3 дня до исследования употреблять в пищу рыбные и мясные блюда, морепродукты, продукты, содержащие в своем составе железо (брокколи, яблоки, спаржа и другие);
- за неделю до исследования исключить любые слабительные средства: свечи, микро- и обычные клизмы, пероральные слабительные;
- за 3 суток прекратить прием лекарственных средств, содержащих в составе железо (например, витаминные препараты), а также нестероидных противовоспалительных лекарств (аспирин, ибупрофен, парацетамол).
Подготовка тары
 Собирать материал необходимо в стерильную посуду. Ее можно приобрести в каждой аптеке. Тара для сбора кала состоит из контейнера, который плотно закручивается крышкой, и лопатки для забора материала. Тара стерильна, поэтому после вскрытия необходимо немедленно набрать материал и плотно завинтить крышку.
Собирать материал необходимо в стерильную посуду. Ее можно приобрести в каждой аптеке. Тара для сбора кала состоит из контейнера, который плотно закручивается крышкой, и лопатки для забора материала. Тара стерильна, поэтому после вскрытия необходимо немедленно набрать материал и плотно завинтить крышку.
Более бюджетный вариант – использование баночек от продуктов. Предпочтительно использование стеклянной или пластиковой тары, которую предварительно необходимо прокипятить. Металлические, в особенности железные коробочки недопустимы, так как возможен ложный результат.
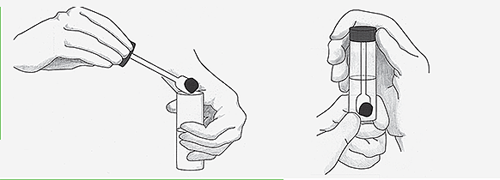
Сбор материала
- Емкость, из которой набирают кал, должна быть чистой, без дополнительных примесей в виде воды, выделений, мочи. Также она не должна быть металлической. Рекомендуется приобрести пластиковый горшок, который перед исследованием нужно прокипятить. Забор материала из унитаза – запрещен!
- Желательно проводить забор утреннего кала из стерильного горшка, чистой лопаткой.
- Проводится забор из разных отделов, нескольких фракций.
- В контейнер набирается около 2/3 объема (это около половины чайной ложки).
- Плотно закрыть крышкой.
Как и сколько можно хранить материал?
Хранить материал при температуре +4-+8 – это температура холодильной камеры. Срок годности кала – до 12 часов.
Если температура окружающей среды выше, то доставить материал в лабораторию необходимо в течение двух часов. В противном случае результат будет недостоверным.
Методы проведения анализа
В разных лабораториях могут использовать различные методики.
Иммуноферментный анализ
 Дорогостоящая методика, которая в большинстве случаев упрощает жизнь врачу и пациентам. Нет необходимости ограничивать пациента в продуктах питания, так как химический реактив чувствителен только к человеческому гемоглобину.
Дорогостоящая методика, которая в большинстве случаев упрощает жизнь врачу и пациентам. Нет необходимости ограничивать пациента в продуктах питания, так как химический реактив чувствителен только к человеческому гемоглобину.
Основой является присутствие в тест-системе антител к человеческому гемоглобину. Тест очень чувствителен и специфичен. Он позволяет определять количественный анализ, диапазон которого от 0 до 50 нг/мл. Единственным минусом реакции является невозможность определить наличие кровотечения с локализацией в пищеводе, так как под действием пищеварительных ферментов гемоглобин распадается на структурные составляющие.
Реакция Грегерсена
 Бензодиазепиновая проба, или реакция Грегерсена, используется в диагностике на территории постсоветского пространства. Она гораздо дешевле, чем иммуноферментный анализ, но и чувствительность ее значительно ниже.
Бензодиазепиновая проба, или реакция Грегерсена, используется в диагностике на территории постсоветского пространства. Она гораздо дешевле, чем иммуноферментный анализ, но и чувствительность ее значительно ниже.
При нарушении диеты возможны ложноположительные реакции. В данном случае приходится придерживаться строгой диеты, однако с помощью этой реакции можно подтвердить наличие кровотечения в верхних отделах желудочно-кишечного тракта. Это связано с тем, что реактив определяет наличие железа, входящего в состав гемоглобина эритроцитов.
Расшифровка показателей
После проведения реакции лаборант оценивает результат проб на скрытую кровь. Анализ проводится быстро и ответы могут быть предоставлены в текущие сутки, поэтому метод является экспресс-диагностикой.
Отрицательный анализ – кровь не обнаружена
Если после проведения пробы реактив не поменял цвет, то реакция считается отрицательной. Если у пациента есть клинические проявления, то рекомендуется повторить пробу трижды.
Проба имеет свою погрешность и не может точно определить отсутствие кровотечения. Лечащий врач может назначить углубленное обследование при сомнениях.
Положительный анализ – кровь присутствует
При положительном результате реактив меняет цвет. В этом случае необходимо определить источник кровотечения. Реакция является лишь маркерной, определяет сам факт повреждения, необходимо определить его локализацию.
Если в кале обнаружена кровь?
Дальнейшая диагностика необходима, так как часто анализ кала на скрытую кровь является маркером развития опасных заболеваний.
Возможные причины
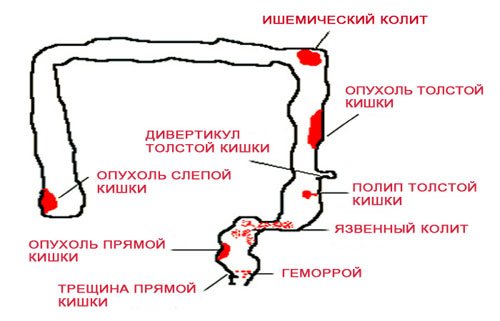
Причинами появления в стуле скрытой крови в результате иммуноферментного анализа могут стать следующие патологические состояния:
- полипоз кишечной трубки;
- анальные трещины;
- воспаление геморроидальных узлов;
- аутоиммунные поражения кишечника (неспецифический язвенный колит, болезнь Крона);
- раковые заболевания (возможно выявление на ранних стадиях);
- гельминтозы;
- инфекционная патология, сопровождающаяся гемоколитом.
При проведении реакции Грегерсена дополнительно можно думать о:
- язвенной болезни желудка и двенадцатиперстной кишки;
- расширение вен пищевода;
- язвенное поражение пищевода.
Диагностика
При положительном тесте необходимы следующие исследования:
 Клиника крови. Позволяет оценить степень кровопотери (анемические проявления), предположить наличие воспалительного процесса (изменение лейкоцитарной формулы) или аутоиммунного процесса (повышение СОЭ, эозинофилия).
Клиника крови. Позволяет оценить степень кровопотери (анемические проявления), предположить наличие воспалительного процесса (изменение лейкоцитарной формулы) или аутоиммунного процесса (повышение СОЭ, эозинофилия).- Рентгенография кишечника с контрастированием (барий). Позволяет определить дефекты наполнения – изъязвления, объемные образования с приблизительной локализацией.
- КТ или МРТ. Оценивается наличие объемных образований, метастатическое поражение в органы брюшной полости.
- Фиброгастродуоденоскопия (ФГДС). Позволяет визуально оценить слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Есть возможность взять материал для биопсии.
- Колоноскопия. Оценивает состояние слизистой толстого кишечника на всем его протяжении. Есть возможность взять материал для гистологического исследования.
- Ректороманоскопия. Производится визуальная оценка прямой кишки, взятие ткани для биопсии.
- Видеокапсула. Дорогостоящее обследование, позволяющее визуально оценить желудочно-кишечный тракт на всем его протяжении.
Когда обязательно пройти обследование
Скрининговое исследование кала на кровь проводится по следующим показаниям:
- диспепсические расстройства неясной этиологии (частая тошнота, изжога, метеоризм, нестабильность стула);
- регулярные боли в области живота без четкой причины;
- анемия неясного происхождения в клиническом анализе крови;
- быстрая потеря веса;
- нарушение аппетита;
- дискомфорт и болезненность во время акта дефекации;
- интоксикационный синдром неясной этиологии (немотивированные подъемы температуры, синдром хронической усталости на фоне снижения аппетита, похудения);
- возраст после 40 лет;
- отягощенный семейный анамнез по раку или аутоиммунной патологии кишечника.