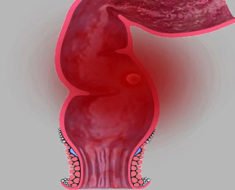
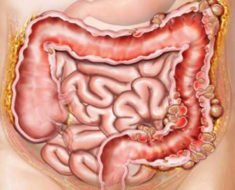
Язва кишечника – это глубокий дефект слизистой оболочки тонкой или толстой кишки, который может достигать подслизистой основы или мышечного пласта. Чаще всего встречается язвенная болезнь 12-перстной кишки на фоне хеликобактерной инфекции. Язвенное поражение тонкой или толстой кишки также может быть следствием хронического воспаления – колита или характерным признаком таких патологий как болезнь Крона и НЯК (неспецифический язвенный колит).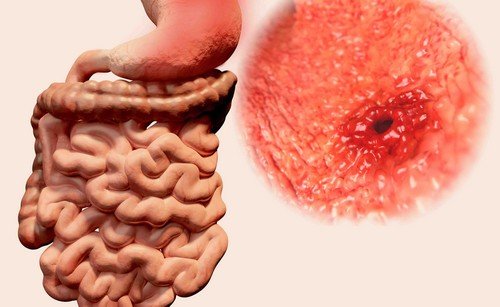
Симптомы
Перечисленные заболевания имеют специфические симптомы со стороны пораженного кишечника и организма в целом. Наибольшей выраженности они достигают в периоды обострений, что нарушает качество жизни человека. Язвенная болезнь 12-перстной кишки, неспецифический язвенный колит и болезнь Крона характеризуются хроническим течением с рецидивами в результате воздействия провоцирующих факторов.
Кишечные проявления
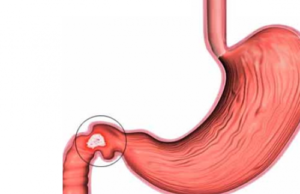
Характерные признаки обострения болезни:
- периодическая или постоянная острая боль в подложечной области живота;
- тошнота, нередко приводящая к рвоте;
- усиление болевого синдрома натощак, в ночное время;
- частая отрыжка с тухлым запахом;
- метеоризм;
- ухудшение аппетита.
Интенсивность болей зависит от длительности процесса, количества язв и болевого порога человека. Определенную роль играет и характер питания.
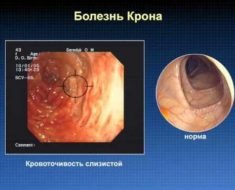
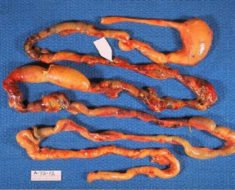
Болезнь Крона – системная патология, при которой происходит сегментарное поражение чаще всего тонкой кишки с образованием на ней эрозий, язв различной величины и стенозов.
Симптомы болезни:
 режущие или ноющие боли в районе живота, которые не имеют четкой локализации;
режущие или ноющие боли в районе живота, которые не имеют четкой локализации;- метеоризм после приема пищи;
- жидкий стул до 4-10 раз в сутки;
- появление в кале примесей крови.
Выраженность описанных признаков зависит от степени активности воспалительного процесса в желудочно-кишечном тракте. Тяжелее всего протекает болезнь при сочетанном поражении желудка, тонкой и толстой кишки.
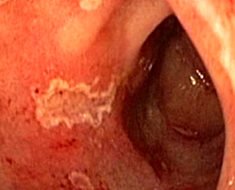
При неспецифическом язвенном колите определяется хроническое воспаление кишечника, в котором со временем появляются язвы, микроабсцессы и полипозные разрастания. Локальные признаки колита:
- стул с патологическими примесями (кровь, слизь и иногда гной);
- диарея до 5-12 раз в сутки;
- режущие боли в нижних отделах живота;
- постоянный метеоризм.
Обычно заболевание протекает тяжело с яркой клинической картиной. НЯК чаще встречается у мужчин в возрасте от 20 до 60 лет.
Внекишечные проявления
Помимо локальных симптомов со стороны кишечника язвы могут сопровождаться патологическими изменениями кожи, глаз, суставов.
Для язвы 12-перстной кишки характерно:
- «заеды» в углах рта, или ангулярный стоматит;
- десквамативный глоссит (глубокие складки на языке, его покраснение);
- повышенная ломкость волос, ногтей.
При НЯК или болезни Крона внекишечные симптомы носят системный и более тяжелый характер:
 повышение температуры тела, озноб;
повышение температуры тела, озноб;- общая слабость, плохой аппетит;
- прогрессирующее снижение веса;
- воспаление оболочек глаза (конъюнктивит, увеит, иридоциклит);
- мышечные, суставные боли;
- кожные высыпания различного характера (кольцевидная эритема и т.д.);
- поражение мелких сосудов (васкулиты).
Причины и факторы риска
Язва кишечника считается многофакторным заболеванием, в возникновении которого может участвовать инфекционный процесс, генетическая предрасположенность или аутоиммунное воспаление.
Основные причины заболеваний:
 Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции.
Инфекции. Активный хеликобактериоз в ЖКТ, перенесенные тяжелые кишечные инфекции.- Аутоиммунный процесс. Данная теория сконцентрирована на том, что в организме человека вырабатываются антитела против нормальных клеток собственного кишечника.
- Хроническое воспаление. Преобладание в человеческом организме провоспалительных факторов (интерлейкины, фактор некроза опухолей) может запустить процессы язвообразования.
- Генетическая предрасположенность. У лиц, чьи родственники страдают от язв кишечника, вероятность заболеть значительно выше, чем у людей с неотягощенной наследственностью.
- Медикаменты. Длительный прием некоторых ЛП (кортикоидные гормоны, аминогликозиды, НПВП) может привести к подобным изменениям со стороны кишечника.
Иногда в развитии патологии участвует не один, а целая совокупность факторов.
Диагностика
Диагностикой патологии может заниматься терапевт, гастроэнтеролог или хирург.
Сбор данных и осмотр
 На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
На первых этапах важен опрос пациента, в ходе которого врач узнает жалобы, их характер, длительность и частоту. В обязательном порядке устанавливается начало болезни, выясняется наследственный анамнез, план предыдущего лечения.
Детальный осмотр поможет доктору обнаружить воспалительное поражение глаз, кожи или языка, суставные контрактуры в результате длительного артрита. Пальпация живота проводится для определения зоны болезненности, патологического изменения формы и размера кишки, вздутия.
Инструментальные исследования
Инвазивные методики позволяют более детально и «воочию» осмотреть слизистую оболочку кишечника, обнаружить характер и количество дефектов на ней, произвести биопсию и даже малые операции при необходимости.
Для установления диагноза назначаются следующие виды инструментальной диагностики:
 Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни.
Фиброгастродуоденоскопия (с/без уреазного теста). Это обследование верхнего сегмента ЖКТ с помощью эндоскопа (от пищевода до 12-перстной кишки). Является «золотым» стандартом диагностики язвенной болезни.- Фиброколоноскопия. Производится осмотр прямой и толстой кишки; возможно проведение биопсии и малых оперативных вмешательств (остановка кровотечения, удаление полипов).
- Контрастная ирригография. Рентгенологическое обследование кишечника с помощью введения контрастного вещества и выполнения серии снимков.
Кроме визуальной оценки состояния слизистой кишки в обязательном порядке выполняется биопсия с последующим гистологическим исследованием забранного материала. Это помогает не только подтвердить диагноз, но и исключить онкологию.
Лабораторные исследования
 Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Из лабораторных анализов назначается клиническое и биохимическое исследование крови (снижение уровня гемоглобина, альбуминов, появление С-реактивного белка и фибриногена). В некоторых случаях прибегают к иммунологическому анализу, с помощью которого выявляют наличие и количество плазматических антител.
Копроцитограмма и бактериологическое исследование кала могут показать наличие в нем непереваренных частиц, лейкоцитов и высокую концентрацию патогенных микробов. Не менее важен анализ кала на скрытую кровь.
Лечение
Лечение комплексное. Терапия должна включать в себя диетические рекомендации, лекарственные препараты и, при необходимости, хирургическое вмешательство.
Диета
Как во время, так и вне обострений важно придерживаться сбалансированного питания. Следует избегать переедания, еды всухомятку или на ходу, избыточного употребления газированных напитков, фаст-фуда. Пища должна быть приготовлена щадящими методами (запекание, варка) и подаваться оптимальной температуры (20-40 °C).
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Наличие частой диареи подразумевает увеличение суточной калорийности и количества выпиваемой жидкости. Это позволит избежать обезвоживания и резкого похудения.
Препараты
Из медикаментозных средств могут использоваться:
- Антибиотики. Предназначены для борьбы с инфекцией (пенициллины, цефалоспорины, фторхинолоны).
 Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель).
Антисекреторные, антацидные препараты. Снижают кислотность, защищают стенки ЖКТ (омепразол, рабепразол, Маалокс, Алмагель).- Кортикостероиды. Обладают противовоспалительной активностью, тормозят аутоиммунные процессы (Преднизолон, Будесонид).
- Аминосалицилаты/цитостатики. Препятствуют прогрессированию аутоиммунного воспаления в кишечнике (Сульфасалазин/Метотрексат).
Кроме того, назначается симптоматическая терапия: обезболивающие препараты, витамины.
Хирургия
Оперативные вмешательства показаны при неуклонном прогрессировании болезни, развитии осложнений, неэффективности лекарственной терапии. В статистике указана высокая частота рецидивов (до 45%) спустя 3-5-7 лет после вмешательства. Наибольшей эффективностью обладают операции при язве 12-перстной кишки.
Виды операций
 Некрэктомия. Иссечение язвенных дефектов.
Некрэктомия. Иссечение язвенных дефектов.- Лигирование сосудов. Применяется для остановки кровотечений.
- Резекция кишки с/без анастомоза. Удаление наиболее измененного сегмента кишечника с/без формирования соустья с другим отделом ЖКТ.
Восстановительный период
В большинстве случаев восстановительный период занимает от 2-4 недель до нескольких месяцев, что зависит от степени поражения кишки и своевременности терапии. В отдельных случаях ремиссия добивается годами или болезнь приводит к инвалидности.
Возможные последствия и прогноз для жизни
Поздно диагностированная патология может привести к развитию осложнений:
 тотальное поражение ЖКТ;
тотальное поражение ЖКТ;- перфорация стенки кишки;
- внутреннее кровотечение;
- озлокачествление;
- сепсис;
- образование абсцессов.
При легком, среднетяжелом течении прогноз для жизни относительно благоприятный (при условии соблюдения всех лечебных рекомендаций). Тяжелые и осложненные формы в 40-70% случаев приводят к инвалидизации, реже – летальному исходу.
Профилактика
Первичная профилактика:
- рациональное, сбалансированное питание;
- прием препаратов строго по назначению врача;
- своевременное лечение острых инфекций, аутоиммунных процессов.
Вторичная профилактика:
- соблюдение лечебной диеты, рекомендованного режима;
- исключение алкоголя, курения;
- лечебный и профилактический прием препаратов;
- регулярное обследование, даже в период ремиссии.