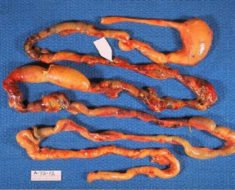
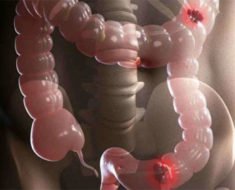
Спайки кишечника – это патологические сращения ткани, окружающей орган (висцеральной брюшины) с окружающими тканями или соседними петлями кишечника. Образование спаек нарушает нормальную анатомию брюшной полости и мешает функционированию кишечника. Сращения могут сдавливать просвет желудочно-кишечного тракта, на фоне чего может развиться частичная или полная кишечная непроходимость.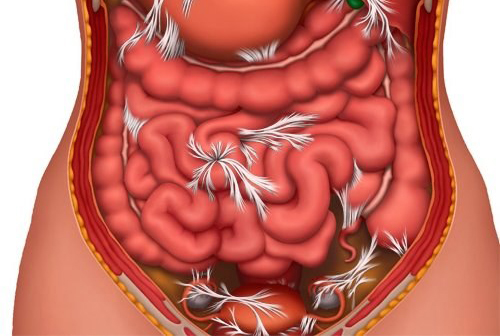
Симптомы
 В большинстве случаев спайки формируются постепенно, поэтому долгое время заболевание не проявляется никакими симптомами. Ухудшение состояния пациента обычно ассоциировано с возникновением сопутствующих осложнений – спаечной кишечной непроходимости, сдавления и смещения органов. Клиническая картина таких состояний складывается из следующих симптомов:
В большинстве случаев спайки формируются постепенно, поэтому долгое время заболевание не проявляется никакими симптомами. Ухудшение состояния пациента обычно ассоциировано с возникновением сопутствующих осложнений – спаечной кишечной непроходимости, сдавления и смещения органов. Клиническая картина таких состояний складывается из следующих симптомов:
- боль различной интенсивности, усиливающаяся при смене положения пациента, или при физической нагрузке;
- метеоризм и вздутие живота;
- нарушение перистальтики – чередующиеся периоды запоров и диарей.
При присоединении острой кишечной непроходимости возникают характерные симптомы:
- более выраженный болевой синдром;
- многократная рвота;
- отсутствие стула;
- нарушение отделения газов;
- признаки интоксикации – лихорадка, озноб, сухость во рту, головные боли.
Причины
Спайки кишечника являются защитной реакцией брюшины в ответ на повреждение. Такой процесс может развиваться на фоне следующих состояний:
 Острые воспалительные заболевания органов в брюшной полости: перитонит, аппендицит, холецистит, перфорация язвы желудка или двенадцатиперстной кишки. Тяжелое течение патологий пищеварительной системы сопровождается развитием перитонита – воспаления брюшины. После проникновения инфекции в брюшную полость ткань брюшины начинает разрастаться в ответ на патологическое воздействие. Вследствие этого возникают спайки между органами. Особенно часто они образуются при массивном разлитом перитоните, когда воспаление затрагивает всю поверхность брюшины.
Острые воспалительные заболевания органов в брюшной полости: перитонит, аппендицит, холецистит, перфорация язвы желудка или двенадцатиперстной кишки. Тяжелое течение патологий пищеварительной системы сопровождается развитием перитонита – воспаления брюшины. После проникновения инфекции в брюшную полость ткань брюшины начинает разрастаться в ответ на патологическое воздействие. Вследствие этого возникают спайки между органами. Особенно часто они образуются при массивном разлитом перитоните, когда воспаление затрагивает всю поверхность брюшины.- Хирургические вмешательства. При обеспечении доступа на передней брюшной стенке хирурги рассекают висцеральную и париетальную брюшину. Травматизация оболочки, особенно в сочетании с инфекцией, которая может попасть в рану, приводит к активизации спаечных процессов.
- Травмы живота. Сильные ушибы сопровождаются образованием внутрибрюшинных гематом, при разрешении которых возможно возникновение спаек.
- Последствия лучевой терапии. Повреждение брюшины может быть вызвано радиационным воздействием, которое используется в лечении онкологических заболеваний.
- Наследственная предрасположенность. Одним из факторов, способствующих появлению спаек, является генетически детерминированная склонность брюшины к повышенному образованию сращений.
Диагностика
- Анализ клиники и анамнеза. Заболевание не имеет специфической симптоматики, поэтому большое значение имеет оценка анамнеза пациента. Если у больного были предшествующие заболевания органов брюшной полости, или операционные вмешательства, то стоит заподозрить у него спаечную болезнь.
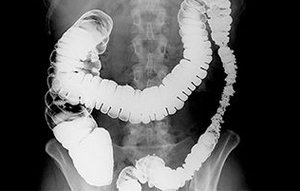 Рентгенологическое исследование с контрастом. При проведении диагностики можно обнаружить участки, где петли кишечника пережимаются извне. Это косвенно свидетельствует о наличии спаек.
Рентгенологическое исследование с контрастом. При проведении диагностики можно обнаружить участки, где петли кишечника пережимаются извне. Это косвенно свидетельствует о наличии спаек.- Компьютерная или магнитно-резонансная томография. Исследования являются более точными методиками диагностики. Они дают возможность послойно осмотреть органы брюшной полости. Предпочтительнее использовать МРТ, так как она позволяет более четко визуализировать мягкие ткани.
- Ультразвуковое исследование брюшной полости. УЗИ считается дополнительным методом обследования. С помощью него можно оценить положение внутренних органов, однако во многих случаях информативность исследования низкая из-за метеоризма – наличия газа в полости кишечных петель.
- Лапароскопия. Диагностическая операция на брюшной полости является наиболее информативным методом, который позволяет подтвердить диагноз и установить точную локализацию спаек.
Лечение
Тактика лечения спаек кишечника зависит от наличия клинических проявлений данного состояния. Если у пациента имеется бессимптомное течение патологии, то в большинстве случаев можно обойтись консервативными методами. При этом пациент должен регулярно обследоваться у специалиста для профилактики осложнений. Если же у больного есть выраженные клинические проявления, то помимо медикаментозного лечения ему проводится хирургическое вмешательство, направленное на полную ликвидацию сращений.
Консервативное лечение
 При легком течении спаечной болезни возможно частичное рассасывание образований с помощью воздействия специфических препаратов. К ним относятся ферменты (Химотрипсин, Трипсин), а также спленин и инъекции стекловидного тела.
При легком течении спаечной болезни возможно частичное рассасывание образований с помощью воздействия специфических препаратов. К ним относятся ферменты (Химотрипсин, Трипсин), а также спленин и инъекции стекловидного тела.
Помимо этого, больным назначается симптоматическое лечение, направленное на купирование клинических проявлений. Так, для снятия боли назначаются спазмолитики (Но-шпа, Папаверин). При наличии симптомов паралича кишечника могут применяться средства, стимулирующие перистальтику.
Хирургическое лечение
При наличии симптомов спаек кишечника пациенту в обязательном порядке проводится оперативное вмешательство. Без удаления сращений возможно развитие спаечной кишечной непроходимости, которая может привести к ряду тяжелых осложнений.
Методы хирургического вмешательства
Для рассечения спаек предпочтительно применять малоинвазивные методики лечения. К ним относятся:
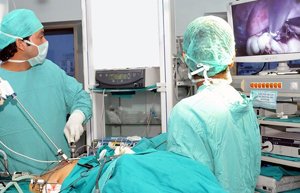 Лапароскопия. Методика не требует обеспечения большого доступа в брюшную полость, во время операции инструменты вводятся через небольшие проколы. Рассечение сращений проводится специальным микроинструментарием. Это позволяет минимально травмировать брюшину и предотвратить повторное возникновение спаек.
Лапароскопия. Методика не требует обеспечения большого доступа в брюшную полость, во время операции инструменты вводятся через небольшие проколы. Рассечение сращений проводится специальным микроинструментарием. Это позволяет минимально травмировать брюшину и предотвратить повторное возникновение спаек.- Лазеротерапия. Сращения могут быть рассечены с помощью воздействия лазера. Такое воздействие имеет минимальную травматичность по отношению к брюшной стенке.
- Электроскопия. Операция проводится из лапароскопического доступа с помощью электроножа, который легко рассекает сращения и обеспечивает гемостаз – остановку кровотечения из поврежденных сосудов.
- Аквадиссекция. Инновационная методика предполагает введение в ткани спайки воды под большим давлением. Это приводит к разрыву образовавшегося сращения.
- Лапаротомия. При наличии спаечной кишечной непроходимости или при массивном образовании сращений требуется обеспечение большого доступа в брюшную полость. В этом случае проводится вскрытие передней брюшной стенки, обнаружение места сдавления кишки. Врач проводит оценку жизнеспособности петли, которая пережималась спайками. Если в органе начались процессы некроза, то в обязательном порядке проводится резекция участка кишки и наложение анастомоза на здоровые концы.
Реабилитационный период
После операции пациент должен соблюдать постельный режим в течение 3-6 дней. После этого можно постепенно восстанавливать нормальную физическую активность. Больному назначаются спазмолитики, снимающие боли в животе, а также антибиотики для профилактики вторичной инфекции.
Диета
Пациентам в реабилитационном периоде назначается строгая диета. К ее общим принципам относится:
 дробные приемы пищи – по 5-6 раз в день небольшими порциями;
дробные приемы пищи – по 5-6 раз в день небольшими порциями;- соблюдение температурного режима – исключение слишком холодных или слишком горячих продуктов;
- исключение из пищи жареных, жирных, соленых продуктов;
- полный отказ от употребления алкоголя.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Возможные осложнения и прогноз
К возможным осложнениям спаек кишечника относятся:
- спаечная кишечная непроходимость;
- перитонит;
- сепсис;
- некроз петель кишечника.
В большинстве случаев прогноз для пациентов со спайками кишечника благоприятный. Осложнения возникают только в запущенных случаях, когда развивается кишечная непроходимость. Однако при отсутствии лечения данного заболевания состояние пациента может резко ухудшиться, при тяжелом течении возможен летальный исход.
Профилактика
- правильное питание;
- адекватная физическая нагрузка;
- лечение патологий пищеварительной системы;
- своевременное обращение к врачу при возникновении симптомов «острого живота»;
- правильный уход за послеоперационной раной (при наличии вмешательства на брюшной полости в анамнезе.