La colitis ulcerosa es una enfermedad inflamatoria intestinal que puede cambiar la vida de quien la padece, pero también es un área donde el conocimiento, las opciones terapéuticas y las estrategias de autocuidado han avanzado mucho en las últimas décadas. En este artículo quiero acompañarte paso a paso: desde cómo se presenta y por qué ocurre, hasta las terapias convencionales y las más novedosas, pasando por el impacto en el día a día y las decisiones difíciles como la cirugía. Mi objetivo es que salgas con una comprensión clara y práctica, que te sientas menos abrumado y con herramientas para hablar con tu equipo médico. Me gusta abordar estos temas con un lenguaje directo y cercano, porque entender la enfermedad es el primer paso para manejarla de forma activa.
Voy a explicarlo en trozos manejables, intercalando listas y tablas para que la información sea útil y aplicable. Si te diagnostican colitis ulcerosa, si cuidas a alguien que la tiene, o simplemente tienes curiosidad clínica, aquí encontrarás una guía completa y conversacional. A lo largo del texto usaré ejemplos habituales, aclararé mitos comunes y destacaré lo que sí está basado en la evidencia actual. No pretendo sustituir al profesional de la salud, pero sí darte conocimientos para que las decisiones sean más informadas.
¿Qué es la colitis ulcerosa?
La colitis ulcerosa es una enfermedad crónica del intestino grueso (colon) caracterizada por inflamación continua de la mucosa del colon y el recto. La inflamación suele comenzar en el recto y puede extenderse de forma continua hacia arriba a través del colon, a diferencia de la enfermedad de Crohn que tiende a presentar parches de afectación. La extensión de la enfermedad varía: algunas personas sólo tienen afectación rectal (proctitis), otras afectan el tramo izquierdo del colon y otras tienen enfermedad extensa que compromete la mayor parte del colon.
La inflamación en la colitis ulcerosa suele limitarse a la capa más interna del intestino (la mucosa) y, por tanto, su patrón y complicaciones difieren de otras enfermedades intestinales. Aunque existe una base inmunológica en la mayoría de los casos, la enfermedad es el resultado de la interacción entre factores genéticos, ambientales y del propio sistema inmune. Esto explica por qué el curso de la enfermedad puede variar tanto entre pacientes: algunos tendrán brotes aislados, mientras que otros experimentarán actividad inflamatoria persistente que requiere tratamientos más intensivos.
La idea de cronicidad asusta, pero muchas personas con colitis ulcerosa llevan una vida plena con periodos prolongados de remisión. El objetivo del tratamiento actual no es sólo controlar los síntomas, sino lograr y mantener la mucosa sana (remisión endoscópica), lo que reduce complicaciones a largo plazo.
Síntomas: cómo se manifiesta y qué signos no debes ignorar
La presentación de la colitis ulcerosa puede ser muy variada, pero existen síntomas clásicos que suelen orientar al médico. Entre los signos más frecuentes están la diarrea con sangre, la urgencia defecatoria, la sensación de evacuación incompleta y el dolor abdominal. Sin embargo, no todos los pacientes experimentan todos los síntomas: algunos sólo notan cambios leves en el hábito intestinal, mientras que otros presentan una combinación de síntomas sistémicos como pérdida de peso y fatiga.
Es importante diferenciar entre síntomas intestinales y manifestaciones extraintestinales, porque la colitis ulcerosa puede afectar más allá del colon. Problemas articulares, inflamación ocular, afecciones de la piel y alteraciones hepáticas son ejemplos de manifestaciones que pueden acompañar la enfermedad. Reconocer estos signos desde temprano puede cambiar la estrategia terapéutica y el seguimiento.
A continuación ofrezco una lista clara de los síntomas más comunes y otras señales de alarma que requieren atención urgente:
- Sangrado rectal significativo o persistente.
- Diarrea frecuente, a menudo con moco y sangre.
- Dolor abdominal, especialmente en el lado izquierdo.
- Urgencia y tenesmo (sensación de evacuar sin poder hacerlo completamente).
- Pérdida de peso involuntaria y fatiga.
- Fiebre durante un brote, lo que puede indicar infección o complicación.
- Manifestaciones extraintestinales: artritis, uveítis, eritema nodoso, entre otras.
- Signos de alarma: dolor abdominal intenso, distensión abdominal, vómitos, mareo o pulso acelerado indican posible complicación grave (megacolon tóxico, perforación, hemorragia) y requieren evaluación inmediata.
Comprender estos síntomas te ayuda a comunicar mejor lo que ocurre durante una consulta y a reconocer cuándo acudir con urgencia. También es útil llevar un diario de síntomas: frecuencia de deposiciones, consistencia, presencia de sangre, alimentos relacionados y factores que alivian o empeoran.
Cómo varían los síntomas según la extensión de la enfermedad
Los síntomas pueden modificarse según si la colitis ulcerosa se limita al recto, afecta solo el colon izquierdo o es pancolitis (afecta todo el colon). En la proctitis, la sangre y el dolor pueden ser más discretos, mientras que en la pancolitis los síntomas sistémicos y la fatiga son más marcados. Además, los brotes severos pueden acompañarse de fiebre y pérdida significativa de líquidos y electrólitos.
La intensidad de los síntomas no siempre se correlaciona con el grado de daño inflamatorio observado en endoscopia; por eso el seguimiento debe incluir tanto la evaluación clínica como pruebas objetivo para conocer la actividad real de la enfermedad.
Causas y factores de riesgo: qué sabemos y qué no
La causa exacta de la colitis ulcerosa no está completamente esclarecida, pero la evidencia sugiere que es una enfermedad multifactorial. Es decir, surge por la interacción entre predisposición genética, modificaciones en el sistema inmunitario, alteraciones de la microbiota intestinal y factores ambientales. Ninguna sola causa explica todos los casos; más bien es una suma de factores que conducen a una respuesta inflamatoria anómala dirigida al colon.
Genética: la colitis ulcerosa tiene un componente hereditario; familiares de primer grado de pacientes tienen mayor riesgo comparado con la población general. Se han identificado múltiples variantes genéticas que incrementan la susceptibilidad, aunque la mayoría de pacientes no tiene un único gen causal. Estas variantes influyen en la respuesta inmune, la barrera intestinal y las interacciones con la microbiota.
Inmunología: en la colitis ulcerosa el sistema inmune local en el colon reacciona de forma inadecuada, promoviendo inflamación. No se trata de una infección clásica, aunque las infecciones pueden desencadenar o complicar brotes. Los mecanismos exactos incluyen activación de células inmunes, producción de citoquinas inflamatorias y pérdida de tolerancia a antígenos intestinales.
Microbiota y ambiente: cambios en la composición de las bacterias intestinales (disbiosis) parecen jugar un papel relevante. Factores ambientales como dieta occidental, tabaquismo (curiosamente el tabaquismo activo tiene efectos diferentes en Crohn y en colitis ulcerosa), uso previo de antibióticos, infecciones gastrointestinales y exposición a ciertos aditivos alimentarios pueden influir en el inicio o la actividad de la enfermedad.
Factores del estilo de vida: la dieta, el estrés y la falta de sueño no causan colitis ulcerosa por sí solos, pero modulan los brotes y la calidad de vida. El manejo integral incluye abordar estos aspectos.
Diagnóstico: pruebas que aclaran el panorama
El diagnóstico se basa en la combinación de historia clínica, exploración física, pruebas de laboratorio, endoscopia con biopsia y pruebas de imagen cuando son necesarias. La colonoscopia es la herramienta central porque permite visualizar la mucosa, determinar la extensión de la enfermedad y obtener biopsias para confirmar la inflamación y excluir otras causas.
Es importante distinguir la colitis ulcerosa de otras enfermedades colónicas, como la enfermedad de Crohn, la colitis infecciosa, la colitis isquémica o la colitis asociada a fármacos. El diagnóstico diferencial guía el tratamiento y las decisiones a largo plazo.
A continuación incluyo una tabla resumen de las pruebas diagnósticas más usadas y lo que aportan:
| Prueba | Qué aporta | Comentarios |
|---|---|---|
| Historia y examen físico | Orientación clínica inicial | Evaluar síntomas, edad de inicio, antecedentes familiares y extraintestinales |
| Analítica (hemograma, PCR, VSG, función hepática) | Signos de inflamación, anemia, alteraciones hepáticas | Útil para valorar gravedad y respuesta al tratamiento |
| Fecales (calprotectina, coprocultivo) | Calprotectina detecta inflamación intestinal; coprocultivo descarta infección | La calprotectina es muy útil para diferenciar inflamación de síndrome funcional |
| Colonoscopia con biopsias | Confirmación diagnóstica, extensión de la enfermedad y estudio histológico | Fundamental; se debe realizar en la evaluación inicial y en seguimientos según indicación |
| Pruebas de imagen (TC/MR enterografía) | Evaluar complicaciones, afectación extra-colónica o cuando la colonoscopia es incompleta | Menos útiles para mucosa superficial, pero esenciales si se sospecha complicación |
Además de las pruebas, el patrón endoscópico suele mostrar erosiones, úlceras superficiales y pérdida del patrón vascular en la mucosa. Las biopsias confirman inflamación crónica y ayudan a descartar infecciones o enfermedad infecciosa superpuesta.
Clasificación y gravedad: por qué importa medir la actividad
Determinar la gravedad y la extensión de la colitis ulcerosa es clave para decidir tratamiento y seguimiento. Existen múltiples escalas clínicas y endoscópicas (por ejemplo, la puntuación de Mayo) que combinan síntomas y hallazgos endoscópicos para clasificar la enfermedad como leve, moderada o severa. La severidad condiciona el uso de hospitalización, corticosteroides intravenosos, terapias biológicas o cirugía.
A modo de orientación, la enfermedad leve suele presentar pocas deposiciones al día y síntomas tolerables; la moderada aumenta la frecuencia y la pérdida de sangre; la severa se acompaña de taquicardia, fiebre, anemia importante o signos de deshidratación. Un brote severo puede convertirse en una urgencia médica por el riesgo de megacolon tóxico, perforación o hemorragia masiva.
Abordajes terapéuticos: desde medicamentos clásicos hasta biológicos y cirugía
El tratamiento de la colitis ulcerosa busca tres objetivos principales: inducir la remisión clínica (controlar los síntomas), mantener la remisión a largo plazo y prevenir complicaciones. La elección del tratamiento depende de la gravedad, la extensión, la respuesta a tratamientos previos, comorbilidades y las preferencias del paciente.
Los pilares del tratamiento incluyen: antiinflamatorios tópicos y sistémicos (aminosalicilatos y corticoides), inmunomoduladores (azatioprina, 6-mercaptopurina), agentes biológicos (anticuerpos monoclonales como anti-TNF, anti-integrina, anti-IL-12/23) y medicamentos orales pequeños (inhibidores de JAK). La cirugía es una alternativa curativa en muchos casos y debe considerarse cuando falla el tratamiento médico o cuando aparecen complicaciones graves.
A continuación se muestra una tabla simplificada con los principales grupos farmacológicos, ejemplos y consideraciones:
| Grupo terapéutico | Ejemplos | Indicaciones y consideraciones |
|---|---|---|
| Aminosalicilatos (5-ASA) | Mesalazina, sulfasalazina | Primera línea en enfermedad leve-moderada izquierda o proctitis; pueden ser tópicos (enema, supositorio) u orales |
| Corticoides | Prednisona, budesonida | Útiles para inducción de remisión; no recomendados para mantenimiento por efectos secundarios |
| Inmunomoduladores | Azatioprina, 6-mercaptopurina | Usados para mantenimiento en pacientes dependientes de corticoides o con respuesta parcial a otros tratamientos; requieren control de laboratorio |
| Biológicos | Infliximab, adalimumab, vedolizumab, ustekinumab | Indicación en enfermedad moderada-severa o refractaria; elección según historial y perfil de seguridad |
| Pequeñas moléculas | Tofacitinib | Opción oral para enfermedad moderada-severa; requiere vigilancia por riesgos cardiovasculares y trombóticos en ciertos pacientes |
| Antibióticos | Metronidazol, ciprofloxacino | Usados en complicaciones como abscesos o sospecha de sobreinfección; no son tratamiento principal |
Estrategia práctica: inducción, mantenimiento y cambios
En la práctica clínica se sigue un esquema: inducir remisión con el tratamiento adecuado a la severidad del brote (por ejemplo, 5-ASA o corticoides), y una vez controlados los síntomas, pasar a una estrategia de mantenimiento que reduzca el riesgo de rebote. Si un paciente depende de corticoides para permanecer bien, se considera cambiar a inmunomoduladores o biológicos para evitar los efectos adversos de los esteroides a largo plazo.
La monitorización regular (clínica, analítica y endoscópica cuando corresponde) ayuda a ajustar el tratamiento y detectar complicaciones o pérdida de respuesta a un fármaco. Ante pérdida de eficacia de un biológico, se puede optimizar la dosis, cambiar a otro anticuerpo dentro de la misma clase o cambiar a una clase diferente.
Biológicos y terapias avanzadas: cómo han cambiado el pronóstico
Los tratamientos biológicos transformaron el manejo de la colitis ulcerosa. Los anti-TNF (como infliximab y adalimumab) demostraron eficacia en inducir y mantener remisiones. Posteriormente llegaron medicamentos con mecanismos más específicos, como vedolizumab (anti-integrina que actúa de forma más selectiva sobre el intestino) y ustekinumab (anti-IL-12/23). Estos fármacos ofrecen alternativas cuando un anti-TNF falla o no es seguro.
Además, los inhibidores de JAK (tofacitinib) son una opción oral para enfermedad moderada a severa, con rápida acción, pero requieren una evaluación de riesgos individuales. La elección entre estas opciones depende de factores clínicos (comorbilidades, infecciones previas, preferencia por vía de administración), patrones de respuesta previos y consideraciones de seguridad.
Es importante comentar también los avances en medicina personalizada: mediciones de niveles de fármaco y anticuerpos (monitorización terapéutica) permiten optimizar dosis y detectar causas de pérdida de respuesta, reduciendo fracasos terapéuticos innecesarios.
Cirugía: cuándo es necesaria y qué esperarte
La cirugía puede ser curativa para la colitis ulcerosa, ya que la extirpación total del colon elimina la inflamación colónica. Está indicada en situaciones como enfermedad severa refractaria al tratamiento médico, complicaciones graves (megacolon tóxico, perforación, hemorragia masiva) o en casos de displasia/cáncer colónico. También puede considerarse cuando el impacto en la calidad de vida es intolerable y otras opciones han fallado.
Las técnicas quirúrgicas pueden incluir colectomía total con ileostomía o colectomía con anastomosis ileoanal (pouch), la cual permite defecar de forma relativamente normal. Cada opción tiene ventajas y desventajas: la ileostomía es más segura en situaciones urgentes, mientras que la reconstrucción con pouch busca preservar la continuidad intestinal pero conlleva riesgos específicos (disfunción del pouch, evacuaciones frecuentes, infecciones del pouch).
La decisión quirúrgica debe ser personalizada, informada y realizada por un equipo con experiencia. Muchos pacientes recuperan una buena calidad de vida tras la intervención, pero es fundamental conocer los cambios esperables y el proceso de recuperación.
Manejo no farmacológico: dieta, estilo de vida y autocuidado
Aunque no existe una dieta que cure la colitis ulcerosa, la alimentación y hábitos de vida influyen en la sintomatología y en la calidad de vida. Durante los brotes, algunas personas toleran mejor dietas bajas en fibra o comidas más fraccionadas; cuando la enfermedad está en remisión, una dieta equilibrada rica en frutas, verduras y fibra, ajustada a la tolerancia individual, suele ser recomendable. Identificar alimentos que empeoran los síntomas (ej. lácteos en intolerantes a lactosa, comidas grasas, bebidas con cafeína) ayuda a controlar episodios.
El control del estrés, la actividad física moderada y el sueño adecuado tienen un impacto positivo en la salud general y en la percepción de la enfermedad. Apoyos psicosociales y grupos de pacientes también aportan herramientas prácticas para afrontar la enfermedad crónica.
A continuación una lista de recomendaciones prácticas:
- Llevar un diario de alimentos y síntomas para identificar desencadenantes.
- Consultar con un nutricionista especializado si existe pérdida de peso o deficiencias.
- Evitar el consumo excesivo de alcohol y tabaco; el tabaco puede tener efectos complejos y no se recomienda comenzar a fumar para «protegerse».
- Mantener la vacunación al día, especialmente antes de iniciar terapias inmunosupresoras.
- Buscar apoyo emocional o psicológico cuando la ansiedad o la depresión afecten la vida diaria.
Complicaciones a tener en cuenta
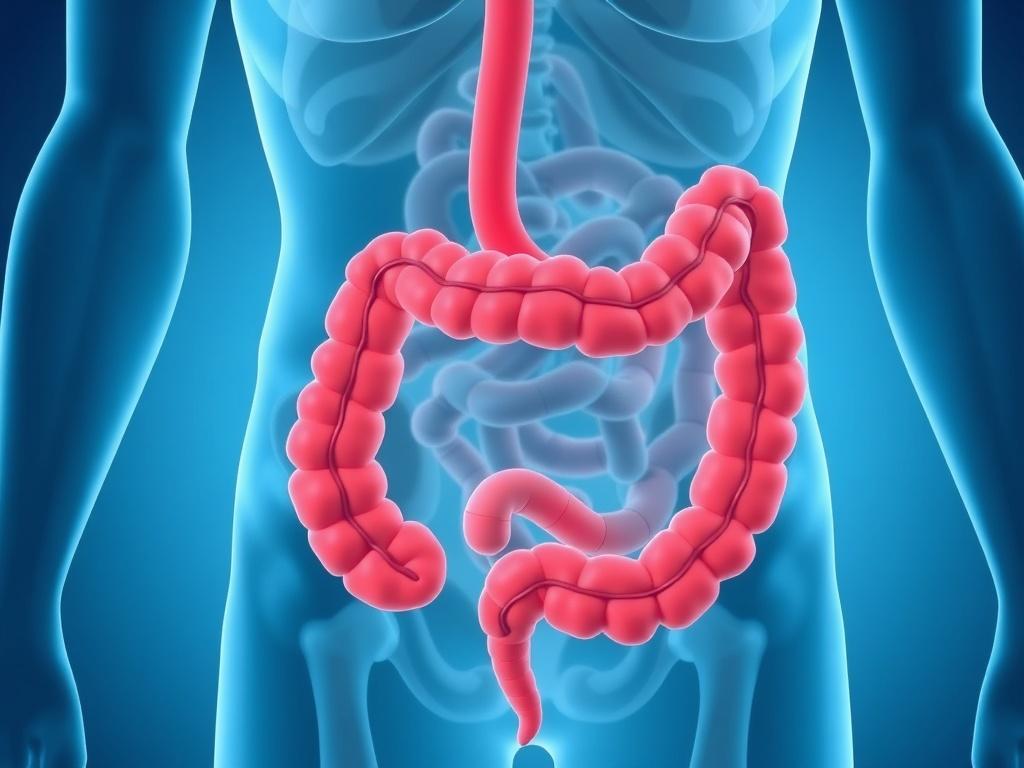
La colitis ulcerosa puede asociarse a complicaciones intestinales y extraintestinales. Entre las complicaciones más graves están el megacolon tóxico (dilatación masiva del colon con riesgo de perforación), hemorragia severa, perforación intestinal y aumento del riesgo de cáncer colorrectal a largo plazo en pacientes con enfermedad extensa y de larga duración. Por eso existen protocolos de vigilancia endoscópica para la detección precoz de displasia o cáncer.
Las manifestaciones extraintestinales (artritis, problemas oculares, hepáticos) pueden ser tan discapacitantes como la propia inflamación intestinal y requieren colaboración multidisciplinaria entre gastroenterología, reumatología, oftalmología y dermatología cuando corresponda.
Vigilancia oncológica
La prevención del cáncer colorrectal se basa en la detección precoz de displasia mediante colonoscopias programadas. La frecuencia del cribado depende de la duración de la enfermedad, su extensión y factores de riesgo como antecedentes familiares de cáncer colorrectal. Las estrategias de vigilancia han evolucionado y hoy se usan técnicas avanzadas como la cromoscopia y biopsias dirigidas para mejorar la detección.
Embarazo, pediatría y consideraciones especiales
La colitis ulcerosa puede afectar a personas en edad reproductiva. El manejo del embarazo requiere planificación: controlar la enfermedad antes de concebir es ideal, porque la actividad de la enfermedad durante el embarazo aumenta el riesgo de complicaciones obstétricas. Muchas terapias pueden continuarse durante el embarazo bajo supervisión médica porque el control de la enfermedad suele ser más beneficioso que el riesgo teórico de la medicación. Sin embargo, cada fármaco y cada situación deben evaluarse individualmente.
En niños y adolescentes, la enfermedad puede tener implicaciones sobre el crecimiento y el desarrollo. El diagnóstico temprano y el manejo integral —incluyendo nutrición, control del crecimiento y aspectos psicosociales— son esenciales para un buen pronóstico a largo plazo.
Recomendaciones para el seguimiento y la monitorización
Un plan de seguimiento regular ayuda a mantener la remisión y detectar signos de actividad precoz. Los elementos clave del seguimiento incluyen:
- Evaluación clínica periódica de síntomas y calidad de vida.
- Analítica de sangre y medición de marcadores inflamatorios cuando corresponda.
- Calprotectina fecal en casos de control ambulatorio para detectar inflamación intestinal.
- Colonoscopias de vigilancia según pautas, especialmente en enfermedad de larga duración y en aquellos con factores de riesgo.
- Control de efectos secundarios de fármacos: monitorización de función hepática, hemograma y niveles farmacológicos según indicación.
Mantener una comunicación abierta con el equipo médico y reportar cambios rápidos en los síntomas es esencial para evitar complicaciones.
Investigación y futuro: hacia tratamientos más personalizados
La investigación en colitis ulcerosa avanza en varios frentes: nuevos fármacos con mecanismos específicos, biomarcadores que permitan predecir respuesta a tratamientos, intervenciones sobre la microbiota (como trasplante fecal en estudios seleccionados) y estrategias de prevención del cáncer. La tendencia es hacia tratamientos más personalizados, basados en perfiles genéticos, moleculares y en la microbiota de cada paciente.
Los estudios actuales también exploran combinaciones terapéuticas y estrategias de escalada o cambio precoz cuando no hay respuesta, para minimizar exposición a fármacos inefectivos y mejorar resultados a largo plazo.
Consejos para vivir mejor con colitis ulcerosa
Vivir con una enfermedad crónica implica adaptar rutinas y expectativas. Algunos consejos prácticos que suelen ayudar son:
- Informarte bien sobre la enfermedad y las opciones terapéuticas.
- Construir un equipo sanitario de confianza y mantener las visitas programadas.
- Participar en grupos de apoyo o comunidades donde compartir experiencias y estrategias.
- Planificar viajes y actividades teniendo en cuenta el acceso a baños y medicamentos.
- Priorizar el autocuidado: descanso, alimentación balanceada y manejo del estrés.
Cada persona es diferente, por eso es útil estructurar un plan personal con metas concretas: controlar los síntomas, reducir la dependencia de esteroides, plantearse la posibilidad de terapia biológica o preparar un plan quirúrgico si procede.
Conclusión
La colitis ulcerosa es una enfermedad inflamatoria crónica con manifestaciones intestinales y extraintestinales que requiere un enfoque integral y personalizado; entender sus síntomas, causas y opciones terapéuticas permite tomar decisiones informadas en colaboración con el equipo médico, combinar tratamientos farmacológicos (de 5-ASA a biológicos y pequeñas moléculas) con medidas de autocuidado, vigilar complicaciones como el riesgo oncológico mediante programas de cribado y considerar la cirugía como una opción curativa en casos concretos; con las herramientas actuales y una comunicación fluida entre paciente y especialistas muchas personas alcanzan remisión prolongada y mantienen una buena calidad de vida, y el futuro apunta a estrategias más precisas y personalizadas que seguirán mejorando el pronóstico.
Читайте далее: