¿Alguna vez te has preguntado si el gluten es realmente el villano silencioso que ataca tu intestino, o si solo es la moda dietética del momento? La pregunta “Le gluten est-il mauvais pour votre intestin?” ha resonado en cafés, consultas médicas y redes sociales por igual, despertando curiosidad, miedo y, a veces, confusión. En este artículo vamos a adentrarnos en ese debate con calma, sin alarmismos, explicando qué es el gluten, cómo puede afectar a distintos tipos de personas, qué dice la evidencia científica y qué decisiones prácticas puedes tomar si sospechas que el gluten te causa problemas. Prepárate para un viaje claro, conversacional y basado en información útil para tu vida cotidiana.
Voy a explicarlo paso a paso, dándote contexto histórico, la ciencia detrás de las reacciones al gluten, señales a vigilar en tu intestino, pruebas diagnósticas, alternativas alimentarias y consejos prácticos. No se trata solo de enumerar datos; me interesa que comprendas por qué algunas personas mejoran al eliminar el gluten y otras no, y cómo distinguir entre intolerancia, alergia, sensibilidad o problemas relacionados con otros componentes del trigo. Si quieres tomar decisiones informadas sobre tu dieta y tu salud intestinal, aquí encontrarás una guía completa y accesible para hacerlo con criterio.
¿Qué es el gluten y por qué está en nuestra comida?
El gluten es una mezcla de proteínas presentes principalmente en cereales como el trigo, la cebada y el centeno. Estas proteínas —gliadina y glutenina en el caso del trigo— le dan a las masas su elasticidad, estructura y capacidad para atrapar gases durante la fermentación, lo que resulta en panes esponjosos y pastas con textura. A nivel culinario y tecnológico, el gluten es insustituible en muchos productos tradicionales, y también se usa en la industria alimentaria por sus propiedades aglutinantes.
Históricamente, el consumo de trigo y otros cereales con gluten ha sido central en muchas culturas durante miles de años. Sin embargo, en las últimas décadas ha aumentado la prevalencia declarada de reacciones adversas al gluten, así como el interés por economías alimentarias sin gluten. Esto no significa automáticamente que el gluten sea intrínsecamente dañino para todo el mundo; lo que sí es cierto es que existen condiciones específicas en las que el gluten puede producir daño real en el intestino o desencadenar respuestas inmunitarias. Entender las diferencias entre esas condiciones es clave para saber cómo actuar.
Principales condiciones relacionadas con el gluten
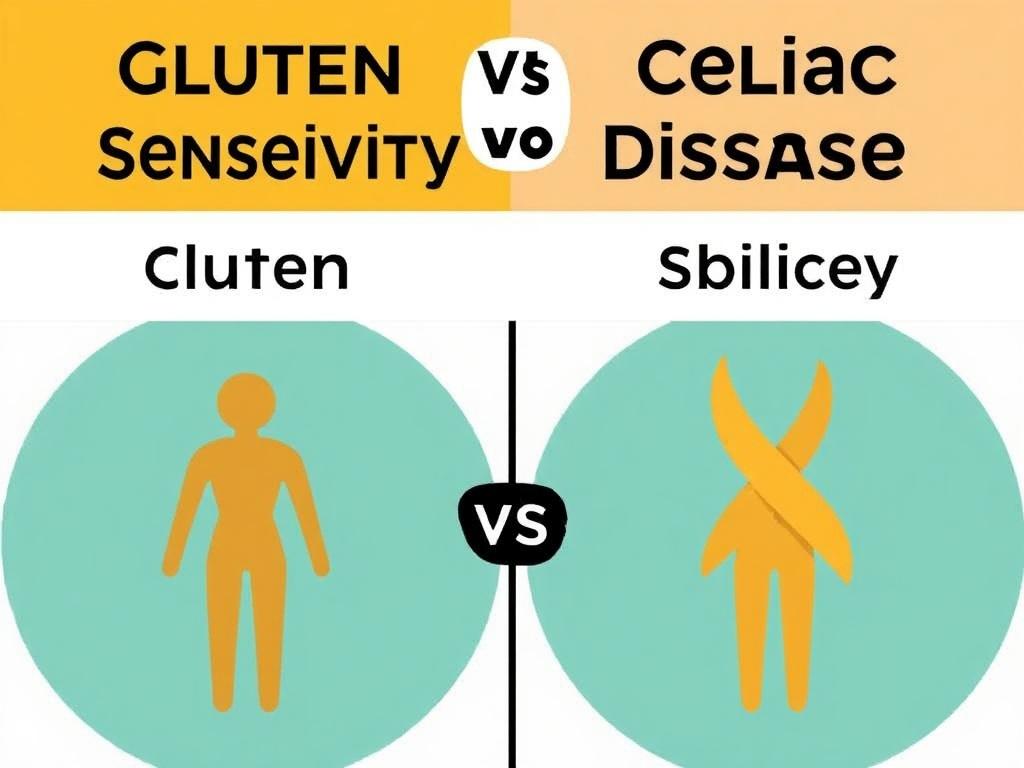
No toda persona que evita el gluten lo hace por la misma razón. Existen al menos cuatro situaciones clínicas distintas relacionadas con el gluten o el trigo: la enfermedad celíaca, la alergia al trigo, la sensibilidad al gluten no celíaca (o sensibilidad no celíaca al trigo), y reacciones a otros componentes del trigo como los FODMAPs o las proteínas amilasa-tripsina inhibidoras (ATIs). Cada una tiene mecanismos, síntomas, pruebas y recomendaciones distintas.
A continuación desglosamos cada una con lenguaje sencillo para que puedas identificar diferencias importantes y entender por qué algunos tratamientos o pruebas son indispensables en unos casos y no en otros.
Enfermedad celíaca
La enfermedad celíaca es una enfermedad autoinmune desencadenada por la ingesta de gluten en personas genéticamente predispuestas. En estas personas, el gluten provoca una respuesta inmune que daña la mucosa del intestino delgado, especialmente las vellosidades responsables de la absorción de nutrientes. Esto puede llevar a mala absorción, deficiencias vitamínicas, pérdida de peso, anemia, diarrea crónica, fatiga y una amplia gama de síntomas sistémicos.
La enfermedad celíaca se confirma mediante pruebas serológicas (anticuerpos específicos como anti-transglutaminasa) y, en muchos casos, una biopsia intestinal para evaluar el daño de la mucosa. Es crucial no comenzar una dieta sin gluten antes de realizar estas pruebas, porque eliminar el gluten puede dar falsos negativos y dificultar el diagnóstico. El único tratamiento eficaz y probado para la enfermedad celíaca es una dieta estricta y de por vida sin gluten.
Alergia al trigo
La alergia al trigo es una reacción alérgica clásica mediada por IgE que puede causar síntomas inmediatos como urticaria, hinchazón, dificultad para respirar, o incluso anafilaxia en casos severos. A diferencia de la enfermedad celíaca, la alergia al trigo puede desencadenarse por la ingestión, inhalación o contacto con productos que contienen trigo.
El diagnóstico suele hacerse con pruebas cutáneas, análisis de sangre para determinar anticuerpos IgE específicos, y a veces con pruebas de provocación controladas. El manejo implica evitar el trigo y, en algunos casos, llevar autoinyectores de epinefrina si existe riesgo de reacciones severas. En esta condición, el culpable es el trigo en general, no únicamente las proteínas del gluten, aunque el gluten puede ser uno de los alérgenos implicados.
Sensibilidad al gluten no celíaca (SGNC) y sensibilidad no celíaca al trigo
La sensibilidad al gluten no celíaca es un diagnóstico más nebuloso y controvertido: describe a personas que experimentan síntomas (digestivos o extraintestinales) que mejoran al eliminar el gluten pero que no cumplen los criterios de enfermedad celíaca ni de alergia al trigo. Los síntomas pueden incluir dolor abdominal, hinchazón, diarrea o estreñimiento, pero también fatiga, dolor de cabeza y niebla mental.
La ausencia de biomarcadores claros hace que el diagnóstico de la SGNC sea por exclusión y a menudo implique un enfoque práctico: mantener el gluten durante las pruebas para descartar enfermedad celíaca, y luego observar la respuesta a una dieta sin gluten seguida de una reintroducción controlada. Importante: en muchos casos parte de la “sensibilidad al gluten” puede deberse a otros componentes del trigo o a factores dietéticos relacionados.
Si no es siempre el gluten, ¿qué más puede causar molestias intestinales?

Una clave para responder a “Le gluten est-il mauvais pour votre intestin?” es reconocer que el trigo contiene no solo gluten, sino también otros componentes que pueden afectar la digestión. Dos ejemplos importantes son los FODMAPs y las proteínas ATIs. Además, la forma en que se procesa el trigo (fermentación larga, pan de masa madre vs pan industrial) y la presencia de aditivos también pueden influir en la tolerancia individual.
Los FODMAPs (oligosacáridos, disacáridos, monosacáridos y polioles fermentables) son carbohidratos de cadena corta presentes en trigo, cebada, algunos vegetales, frutas y lácteos. En personas con síndrome de intestino irritable (SII), los FODMAPs pueden provocar hinchazón, dolor y alteraciones en la motilidad. Eliminarlos temporalmente puede aliviar los síntomas, pero no significa que el gluten sea el culpable.
Las ATIs, por otro lado, son pequeñas proteínas del trigo que pueden activar el sistema inmunitario innato en algunas personas y provocar inflamación intestinal no mediada por anticuerpos específicos. La investigación sobre ATIs es todavía emergente, pero sugiere que, en ciertos casos, la reacción puede deberse a estas proteínas y no únicamente a las fracciones de gluten.
El papel del microbioma
Otro factor crucial que modula cómo responde tu intestino al gluten y al trigo es el microbioma intestinal. La comunidad de bacterias, hongos y virus en tu intestino afecta la digestión, la inflamación y la barrera intestinal. Alteraciones del microbioma —debidas a antibióticos, dieta pobre en fibra, estrés o infecciones— pueden predisponer a reacciones adversas o intensificar síntomas digestivos.
Algunas investigaciones sugieren que personas con enfermedad celíaca o sensibilidad al gluten pueden presentar una microbiota distinta, pero no está claro si esto es causa o consecuencia. Lo que sí sabemos es que una dieta variada y rica en fibra, y hábitos de vida saludables, ayudan a mantener un microbioma equilibrado, lo que puede mejorar la resiliencia intestinal frente a distintos estímulos alimentarios.
Cómo distinguir si el gluten está dañando tu intestino
Si sospechas que el gluten te hace daño, el primer paso es evaluar tus síntomas y, preferiblemente, consultar con un profesional sanitario antes de hacer cambios drásticos en la dieta. Aquí te doy una guía práctica y ordenada para orientarte sobre qué pasos seguir y qué pruebas considerar.
1) Mantén el consumo de gluten antes de buscar diagnóstico: Si quieres saber si tienes enfermedad celíaca, es imprescindible que no elimines el gluten antes de hacer la serología y la posible biopsia. De lo contrario, los resultados pueden ser normales pese a la presencia de la enfermedad. 2) Pruebas médicas: analiza anticuerpos específicos, considera la endoscopia con biopsia si hay sospecha seria. 3) Evaluación de alergia: si tus reacciones son inmediatas (urticaria, respiración comprometida), consulta alergología. 4) Prueba dietética controlada: si las pruebas son negativas y persisten síntomas, una dieta sin gluten supervisada y una reintroducción controlada pueden ayudar a identificar la relación entre los alimentos y los síntomas.
Señales que no debes ignorar
Hay síntomas que requieren atención médica urgente o prioritaria: pérdida de peso involuntaria, sangrado digestivo, anemia marcada, vómitos persistentes o signos de malabsorción. En estos casos, el gluten podría ser la punta del iceberg de una enfermedad más seria como la celíaca, por lo que no debes autodiagnosticarte ni retrasar las pruebas.
Por otro lado, síntomas como gases, distensión y cambios en el ritmo intestinal pueden ser multifactoriales y responder tanto a la modificación de la dieta (incluyendo FODMAPs) como a medidas generales de salud intestinal. Aquí la observación cuidadosa y el seguimiento profesional son valiosos para no caer en modas innecesarias ni en restricciones que pueden afectar la nutrición.
Tabla comparativa: condiciones relacionadas con el gluten y el trigo
| Condición | Mecanismo | Síntomas típicos | Pruebas diagnósticas | Tratamiento |
|---|---|---|---|---|
| Enfermedad celíaca | Autoinmune (respuesta a gluten en personas con predisposición genética) | Diarrea crónica, pérdida de peso, anemia, fatiga, malabsorción | Anticuerpos (anti-TTG), biopsia intestinal | Dieta estricta sin gluten de por vida |
| Alergia al trigo | Reacción IgE mediada (alérgica) | Urticaria, angioedema, dificultad respiratoria, anafilaxia | Pruebas cutáneas, IgE específica, pruebas de provocación | Evitar trigo; epinefrina si riesgo de anafilaxia |
| Sensibilidad al gluten no celíaca | Mecanismo no completamente claro (posible respuesta inmunitaria diferente) | Dolor abdominal, hinchazón, fatiga, dolor de cabeza | Diagnóstico por exclusión, respuesta a dieta | Dieta sin gluten temporal o controlada; seguimiento |
| Intolerancia a FODMAPs / sensibilidad al trigo (no gluten) | Fermentación de carbohidratos de cadena corta | Distensión, gases, dolor, cambios en evacuación | Prueba dietética baja en FODMAPs y reintroducción | Dieta baja en FODMAPs temporal, adaptación individual |
Esta tabla condensa diferencias esenciales. Sirve como guía rápida, pero recuerda que cada persona es única y las decisiones deben tomarse con orientación profesional cuando haya síntomas significativos.
Aspectos prácticos: ¿Deberías eliminar el gluten?
La respuesta corta es: depende. Para quienes tienen enfermedad celíaca o alergia al trigo, la eliminación del gluten o del trigo es obligatoria y salva salud. Para quienes no tienen estas condiciones y sospechan sensibilidad, la decisión debe basarse en pruebas, supervisión y una evaluación clara de beneficios y riesgos.
Eliminar el gluten sin razón médica puede provocar carencias si no se planifica: productos sin gluten comerciales pueden ser bajos en fibra, enriquecimiento vitamínico o microelementos, y a menudo contienen más azúcares o grasas para compensar textura y sabor. Además, el gasto económico y la dificultad social de seguir una dieta estricta no son menores. Por eso es recomendable evaluar si la mejora percibida proviene realmente del gluten o de otros cambios asociados (menos ultraprocesados, más atención a la alimentación, reducción de FODMAPs).
Consejos si decides probar una dieta sin gluten
- Consulta con un profesional antes de iniciar cambios drásticos para asegurar pruebas diagnósticas apropiadas si corresponde.
- No elimines el gluten antes de hacer pruebas para enfermedad celíaca si hay sospecha clínica.
- Si pruebas la dieta sin gluten, hazlo por un periodo definido y documenta tus síntomas; después, realiza una reintroducción controlada para evaluar la relación causa-efecto.
- Evita sustituir alimentos integrales por productos sin gluten ultraprocesados; prioriza alimentos naturalmente libres de gluten y nutritivos (frutas, verduras, legumbres, arroz integral, quinoa, frutos secos).
- Considera la evaluación de FODMAPs si sufres de síndrome de intestino irritable; muchas veces los síntomas se reducen mejor con una dieta baja en FODMAPs que con la eliminación exclusiva del gluten.
- Mantén una dieta variada y rica en fibra para apoyar tu microbioma: esto ayuda más a la salud intestinal que eliminar un ingrediente aislado si no hay indicación médica clara.
Mitos y realidades alrededor del gluten
En la era de la información rápida, muchos mitos se han propagado: que el gluten engorda, que todos debemos evitarlo, o que elimina el gluten cura enfermedades crónicas no relacionadas. La realidad es más matizada. Para una minoría con enfermedad celíaca o alergia, el gluten es problemático y peligrosamente dañino; para otra minoría, la sensibilidad puede ser real pero menos bien definida; y para la mayoría de la población sana, no hay evidencia convincente de que el gluten sea perjudicial y su eliminación no aporta beneficios claros.
También hay que separar el marketing de la evidencia. La industria de productos sin gluten ha crecido y ofrece soluciones valiosas para quienes las necesitan, pero también ha capitalizado en la percepción de que el gluten es malo para todos. Aprender a distinguir la información basada en estudios clínicos y la recomendación de profesionales cualificados de las afirmaciones comerciales es crucial para tu salud y tu bolsillo.
Recursos y cuándo acudir al especialista

Si sospechas que tienes un problema relacionado con el gluten, acude a un médico de cabecera o un especialista en gastroenterología. Lleva un registro de tus síntomas, cuándo aparecen, cuánto empeoran con ciertos alimentos y si existen factores desencadenantes como estrés o medicamentos. Un alergólogo puede evaluar reacciones inmediatas, mientras que un nutricionista puede ayudarte a planificar una dieta sin gluten equilibrada si es necesario.
En centros especializados también se puede acceder a pruebas del microbioma o a programas de reintroducción dietética guiada, que son útiles cuando los síntomas son complejos o no responden a medidas simples. Recuerda que el apoyo psicológico puede ser útil en personas que desarrollan ansiedad o preocupaciones excesivas por la comida; la dieta puede afectar la vida social y emocional y es importante abordarlo de forma integral.
Checklist práctico: pasos a seguir si sospechas que el gluten te afecta
- Documenta tus síntomas de forma detallada y cronológica.
- No elimines el gluten antes de pruebas diagnósticas si hay sospecha de enfermedad celíaca.
- Consulta con tu médico para pruebas serológicas y derivación si procede.
- Considera pruebas de alergia si tus síntomas son inmediatos.
- Si las pruebas son negativas, prueba una dieta controlada sin gluten bajo supervisión profesional.
- Realiza una reintroducción estructurada para confirmar la relación.
- Evalúa la dieta global y la ingestión de FODMAPs, y busca apoyo de un nutricionista.
- Prioriza hábitos que favorezcan el microbioma: fibra, ejercicio, sueño y manejo del estrés.
Un último vistazo científico

La evidencia científica es clara en algunos puntos: la enfermedad celíaca es grave y responde a una dieta sin gluten; la alergia al trigo puede ser peligrosa y requiere evitación; la sensibilidad no celíaca es real para algunas personas, pero su mecanismo no está completamente definido y puede solaparse con intolerancia a FODMAPs u otros componentes. Las recomendaciones generales son prudentes: evaluar antes de eliminar, no basar decisiones en modas, y buscar equilibrio nutricional.
La investigación continúa explorando factores como las ATIs, el papel del microbioma y cómo las prácticas agrícolas y procesado de alimentos influyen en la tolerancia. A medida que avancemos, comprenderemos mejor por qué algunas personas reaccionan al gluten y otras no, y cómo personalizar las recomendaciones dietéticas para proteger la salud intestinal sin imponer restricciones innecesarias.
Conclusión
Le gluten est-il mauvais pour votre intestin? No es una sentencia universal: para algunas personas, como las que padecen enfermedad celíaca o alergia al trigo, el gluten es claramente dañino y su eliminación es esencial; para otras, la sensibilidad puede existir pero exige diagnóstico cuidadoso y valoración de otros componentes del trigo y de la dieta; y para la mayoría de la población sana, el gluten no es intrínsecamente perjudicial. La mejor estrategia es informarse, seguir las pruebas médicas adecuadas antes de hacer cambios permanentes, trabajar con profesionales de la salud y mantener una dieta equilibrada que favorezca la diversidad microbiana y el bienestar general.
Читайте далее: