Las palabras «enfermedad inflamatoria intestinal» suenan técnicas y lejanas, pero cuando aparecen en la vida de alguien cambian la rutina, los viajes, el trabajo y hasta las conversaciones con amigos y familiares. En este artículo quiero acompañarte con un tono cercano y claro por todo lo que necesitas saber sobre las Chronisch-entzündliche Darmerkrankungen —las enfermedades inflamatorias intestinales crónicas— y, en concreto, sobre dos protagonistas que a veces se confunden entre sí: Morbus Crohn y Colitis ulcerosa. No se trata solo de síntomas y medicamentos; se trata de comprender por qué ocurre, cómo se diagnostica con seguridad, qué opciones de tratamiento existen hoy y cómo puedes vivir bien, con estrategias prácticas que realmente funcionan en el día a día. Voy a explicarlo de forma sencilla, con ejemplos, comparaciones y herramientas útiles que te permitan tomar decisiones informadas junto a tu equipo médico. Te invito a leer despacio, tomar notas y volver a consultar según lo necesites.
¿Qué son las enfermedades inflamatorias intestinales (EII)?
Las enfermedades inflamatorias intestinales son un grupo de trastornos en los que el sistema inmunitario ataca por error partes del tracto digestivo, provocando inflamación crónica. Esta inflamación puede causar dolor, diarrea, sangrado, pérdida de peso y una sensación continua de malestar que afecta la calidad de vida. Aunque a menudo se piensa que la EII solo afecta al intestino, la inflamación puede tener manifestaciones en la piel, las articulaciones, los ojos y el hígado, por lo que el impacto puede ser sistémico y multidimensional. Es importante entender que la EII no es lo mismo que el síndrome del intestino irritable (SII): mientras el SII provoca molestias funcionales sin daño visible del tejido, la EII muestra signos claros de inflamación y daño en pruebas endoscópicas y biopsias.
Desde el punto de vista clínico, las dos formas más conocidas de EII son Morbus Crohn (habitualmente llamado Crohn) y Colitis ulcerosa (CU). Ambas comparten características —como inflamación crónica y episodios de actividad y remisión—, pero difieren en la localización y el patrón de la inflamación, en sus complicaciones y, en algunos casos, en su manejo. Conocer estas diferencias ayuda a entender por qué un tratamiento que funciona para una persona puede no ser apropiado para otra. Además, la EII afecta a personas de todas las edades, aunque suele diagnosticarse más frecuentemente en jóvenes adultos; reconocer los signos tempranos y consultar con un gastroenterólogo mejora las posibilidades de un control efectivo.
Morbus Crohn y Colitis ulcerosa: ¿en qué se diferencian?
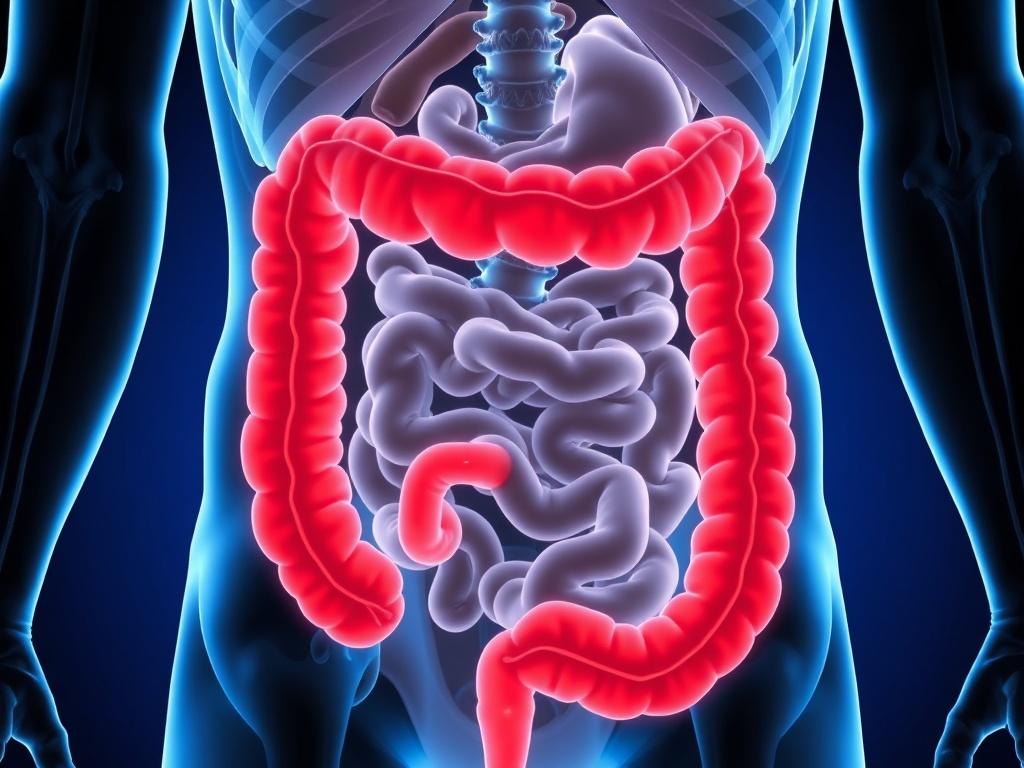
A primera vista Crohn y Colitis ulcerosa pueden parecer la misma condición porque ambos provocan inflamación intestinal y síntomas superpuestos, pero hay diferencias clave que tu médico utiliza para diferenciarlas. Morbus Crohn puede afectar cualquier parte del tracto digestivo, desde la boca hasta el ano, y la inflamación suele ser «segmentaria» o en parches, lo que significa que hay tramos de intestino sano entre zonas afectadas. Además, la inflamación en Crohn suele alcanzar todas las capas de la pared intestinal, lo que puede dar lugar a complicaciones como fístulas (conexiones anormales entre intestinos u otros órganos), abscesos y estenosis (estrechamientos). Por su parte, la Colitis ulcerosa afecta exclusivamente el colon y el recto, y la inflamación suele ser continua, comenzando en el recto y extendiéndose de manera variable hacia arriba; la inflamación típicamente se limita a las capas más superficiales del intestino (mucosa y submucosa).
Entender estas diferencias no es solo un ejercicio académico: tiene consecuencias en el abordaje terapéutico y quirúrgico. Por ejemplo, una colectomía total (extirpación del colon) puede ser curativa en muchos casos de colitis ulcerosa refractaria, mientras que en Crohn la cirugía no cura la enfermedad y las lesiones pueden reaparecer en otras partes del tracto digestivo. También existen diferencias epidemiológicas y de factores de riesgo: el tabaquismo, por ejemplo, aumenta la probabilidad de desarrollar Crohn y tiende a agravar su curso, mientras que, curiosamente, fumar se ha asociado a un menor riesgo de desarrollar colitis ulcerosa (aunque esto no significa que fumar sea aconsejable por sus múltiples efectos negativos en la salud).
| Característica | Morbus Crohn | Colitis ulcerosa |
|---|---|---|
| Localización | Cualquier parte del tracto digestivo (boca a ano), frecuentemente íleon terminal y colon | Colon y recto únicamente |
| Patrón | Lesiones segmentarias con zonas sanas entre ellas | Inflamación continua que empieza en el recto |
| Profundidad de la inflamación | Transmural (todas las capas) | Superficial (mucosa y submucosa) |
| Complicaciones típicas | Fístulas, estenosis, abscesos | Megacolon tóxico, sangrado masivo, riesgo de cáncer colónico |
| Cirugía | No curativa; se realiza por complicaciones | Puede ser curativa si se extirpa todo el colon |
Síntomas comunes que debes reconocer
Tanto en Crohn como en colitis ulcerosa hay síntomas que se repiten con frecuencia y que deben alertar: diarrea persistente, a veces con sangre; dolor abdominal que suele mejorar después de evacuar (en algunos casos); urgencia fecal; pérdida de peso inexplicada; fatiga intensa y, en ocasiones, fiebre. Estos síntomas pueden aparecer en brotes —periodos de actividad aumentada— y luego remitir, a veces con pocos síntomas o asintomáticos durante meses o años. Es importante no normalizar la fatiga o la pérdida de peso: cuando la vida diaria se ve afectada, es momento de buscar atención especializada.
Además de los síntomas digestivos, muchas personas experimentan manifestaciones extraintestinales: dolores articulares, eritema nodoso o pioderma gangrenoso en la piel, uveítis (inflamación ocular), cálculos biliares, problemas hepáticos y anemia por déficit de hierro o por inflamación crónica. Estos signos pueden preceder o acompañar a los síntomas intestinales y son claves para un diagnóstico integral. No todos los pacientes tendrán todas las manifestaciones, pero la presencia de síntomas extraintestinales sugiere un proceso inflamatorio sistémico que requiere coordinación entre especialistas.
- Diarrea crónica o recurrente
- Sangre en las heces (más frecuente en colitis ulcerosa)
- Dolor abdominal y calambres
- Pérdida de peso y anorexia
- Fatiga y sensación de enfermedad general
- Fiebre en brotes activos
- Manifiestaciones fuera del intestino (articulaciones, piel, ojos)
Causas y factores de riesgo: ¿por qué ocurre?
No hay una única causa identificable que explique la EII. En lugar de ello, se piensa en una interacción entre predisposición genética, respuestas inmunitarias desreguladas, la composición del microbioma intestinal y factores ambientales. En personas con susceptibilidad genética, ciertos desencadenantes ambientales —infecciones, cambios en la dieta, uso de antibióticos en etapas tempranas de la vida, tabaquismo— pueden alterar el equilibrio entre el sistema inmune y la microbiota intestinal, provocando una respuesta inflamatoria exagerada y persistente. La investigación ha identificado docenas de genes vinculados al riesgo de desarrollar EII, pero no todos los pacientes con esos genes desarrollan la enfermedad; la genética contribuye a la predisposición, no determina un destino inmutable.
Los factores ambientales también influyen: la vida urbana, dietas ricas en grasas procesadas, la menor exposición a microorganismos en la infancia (hipótesis de la higiene) y la polución pueden aumentar el riesgo. En términos de comportamiento, el tabaquismo es un factor bien establecido: aumenta el riesgo y la gravedad de Crohn, mientras que parece tener un efecto protector (no recomendado) frente a la colitis ulcerosa. El estrés emocional no causa EII por sí solo, pero puede modular la percepción de los síntomas y desencadenar brotes en personas predispuestas. En conjunto, la EII es el resultado de múltiples piezas que se combinan de manera distinta en cada individuo.
Cómo se diagnostican Morbus Crohn y Colitis ulcerosa
Diagnosticar EII requiere una combinación de historia clínica detallada, pruebas de laboratorio, estudios endoscópicos con biopsia e imágenes. No existe una prueba única y definitiva; el diagnóstico se compone a partir de la integración de hallazgos. El médico buscará signos de inflamación (marcadores en sangre como la proteína C reactiva —PCR— y en heces como la calprotectina), evidencia de daño visible en la mucosa mediante colonoscopia y biopsias que confirmen la inflamación crónica, y estudios de imagen (resonancia magnética entérica, tomografía o ecografía) para evaluar el intestino delgado y detectar complicaciones como fístulas o estenosis.
La colonoscopia con biopsias es una pieza clave: permite ver directamente la mucosa del colon y tomar pequeñas muestras para análisis microscópico. En Crohn, además de la colonoscopia, puede requerirse una cápsula endoscópica o una resonancia magnética para estudiar el intestino delgado. En etapas iniciales o en casos con síntomas leves, las pruebas no siempre son concluyentes y puede ser necesario observar la evolución clínica a lo largo del tiempo. Es fundamental la colaboración con un gastroenterólogo con experiencia en EII para decidir las pruebas más adecuadas y la interpretación de los resultados en el contexto del cuadro clínico.
- Consulta médica y evaluación de síntomas y antecedentes familiares.
- Análisis de sangre (hematología, PCR, pruebas hepáticas) y heces (calprotectina, búsqueda de infecciones).
- Colonoscopia con biopsias para evaluar la mucosa y confirmar inflamación específica.
- Imágenes complementarias (RM enterografía, TAC, ecografía) para evaluar intestino delgado y complicaciones.
- Pruebas adicionales según necesidad: cápsula endoscópica, pruebas de absorción, estudios nutricionales.
Tratamientos: objetivos y opciones disponibles
El objetivo del tratamiento en EII es controlar la inflamación, inducir y mantener la remisión, aliviar síntomas, prevenir complicaciones y mejorar la calidad de vida. El enfoque terapéutico se individualiza según la gravedad, la localización de la enfermedad, la respuesta previa a tratamientos y las comorbilidades del paciente. Existen varias clases de tratamientos, desde medidas generales y farmacológicas hasta intervenciones endoscópicas o quirúrgicas.
En fases agudas o de brote, los corticoides sistémicos siguen siendo eficaces para inducir la remisión, pero no se recomiendan como tratamiento prolongado debido a efectos adversos. Para mantener la remisión y reducir la dependencia de esteroides, se usan fármacos inmunomoduladores (como azatioprina o 6-mercaptopurina) y terapias biológicas. Las terapias biológicas han transformado el manejo de la EII: los anti-TNF (por ejemplo infliximab y adalimumab) muestran eficacia en muchos pacientes; otros agentes como los anti-integrinas (vedolizumab), bloqueadores de interleucinas (ustekinumab) y los inhibidores de JAK (por ejemplo tofacitinib en colitis ulcerosa) amplían el arsenal terapéutico. Además, en Crohn la nutrición enteral exclusiva puede inducir la remisión especialmente en niños.
Es esencial considerar efectos secundarios y realizar seguimiento regular: las terapias que modulan el sistema inmune aumentan el riesgo de infecciones y requieren vigilancia mediante pruebas de laboratorio, screening de latencias infecciosas (como tuberculosis y hepatitis) y actualización de vacunas según el plan recomendado por el equipo médico. La elección de una terapia depende también de cuestiones prácticas: vía de administración, frecuencia, perfil de seguridad y coste. La combinación de fármacos, en ocasiones, ofrece mayor eficacia, pero incrementa la necesidad de monitorización.
| Tipo de tratamiento | Uso habitual | Consideraciones |
|---|---|---|
| 5-ASA (mesalazina) | Colitis ulcerosa leve-moderada, mantenimiento | Menos útil en Crohn; buen perfil de seguridad |
| Corticoides | Inducción de remisión en brotes | No para uso crónico por efectos adversos |
| Inmunomoduladores (azatioprina, 6-MP, metotrexato) | Mantenimiento; reducción de esteroides | Requiere monitorización sanguínea |
| Biológicos (anti-TNF, vedolizumab, ustekinumab) | Enfermedad moderada-grave o refractaria | Alta eficacia; vigilancia de infecciones |
| Inhibidores JAK | Colitis ulcerosa refractaria | Orales; requieren control de riesgos cardiovasculares y trombóticos |
| Nutrición enteral | Crohn, especialmente en niños | Puede inducir remisión sin fármacos en algunos casos |
| Cirugía | Complicaciones (fístulas, estenosis, megacolon) o colitis ulcerosa refractaria | En CU puede ser curativa; en Crohn no cura la enfermedad |
Intervenciones quirúrgicas y cuándo son necesarias
La cirugía se reserva para situaciones específicas: en Crohn, urgencias como perforación, abscesos que no responden a drenaje o estenosis que provocan obstrucción, o fístulas que requieren intervención; en estos casos la resección de la zona afectada puede aliviar síntomas y resolver complicaciones, pero la enfermedad puede reaparecer en otras áreas. En Colitis ulcerosa, la colectomía total puede ser una solución definitiva en pacientes con enfermedad que no responde a tratamiento médico, con riesgo de cáncer colónico o con complicaciones graves como megacolon tóxico. La decisión de operar nunca es sencilla; implica valorar riesgos, beneficios y el impacto en la vida del paciente, por lo que se recomienda una discusión multidisciplinaria y una planificación que incluya soporte nutricional y preparación psicológica.
Vivir con EII: consejos prácticos para el día a día
Vivir con una EII no significa renunciar a una vida plena, pero sí requiere atención, planificación y algunos ajustes prácticos. Mantener una comunicación abierta con tu equipo médico es primordial: reportar nuevos síntomas, efectos secundarios de medicamentos o cambios en tu situación personal facilita una atención adaptada. La alimentación es un área recurrente de preguntas: no existe una dieta universal que cure la EII, pero muchos pacientes notan que ciertos alimentos empeoran sus síntomas en brotes. Mantener un diario de alimentos y síntomas puede ayudar a identificar desencadenantes personales; trabajar con un nutricionista especializado en EII es muy recomendable para asegurar una ingesta nutritiva y prevenir deficiencias.
El manejo del estrés y la salud mental son componentes esenciales: la ansiedad y la depresión son frecuentes en personas con EII y pueden empeorar la percepción de los síntomas. Técnicas de relajación, terapia cognitivo-conductual y grupos de apoyo ofrecen herramientas prácticas. Planificar viajes (conociendo la ubicación de servicios sanitarios y llevando documentación y medicamentos suficientes), conversar con el empleador sobre adaptaciones y solicitar baja laboral en brotes graves son estrategias que ayudan a mantener la vida laboral y social. También es clave la vacunación actualizada —antes de iniciar terapias inmunosupresoras— y la prevención de infecciones mediante medidas higiénicas y evitando contactos de riesgo.
A continuación, una tabla orientativa de alimentos que muchas personas con EII toleran bien frente a aquellos que con frecuencia exacerban síntomas; recuerda que las tolerancias son individuales.
| Alimentos con tolerancia frecuente | Alimentos que suelen empeorar síntomas (varía entre personas) |
|---|---|
| Arroz blanco, patata cocida, plátano maduro | Alimentos fritos, grasas saturadas, comidas muy especiadas |
| Pescado magro cocido, pollo sin piel | Productos lácteos en personas con intolerancia a lactosa |
| Pan blanco en moderación, compotas | Legumbres, verduras crudas ricas en fibra (en brote) |
| Hidratación adecuada, caldos suaves | Café, alcohol, bebidas carbonatadas en episodios activos |
- Lleva siempre contigo la lista de medicamentos y un resumen médico si viajas.
- Lleva snacks fáciles de digerir por si tienes brote durante un viaje largo.
- Comunica a tu equipo de salud cambios en la menstruación, embarazo o nuevas enfermedades.
- Considera grupos de apoyo locales o en línea para compartir experiencias prácticas.
Seguimiento, prevención y vigilancia a largo plazo
La EII es una enfermedad crónica que requiere seguimiento periódico. Parte del control a largo plazo incluye la monitorización de la actividad inflamatoria mediante análisis de sangre y heces, evaluaciones endoscópicas periódicas en casos de colitis ulcerosa para detectar displasia o cáncer colorectal, y vigilancia de efectos secundarios de tratamientos inmunosupresores. La prevención de osteoporosis con control de densidad ósea, corrección de déficits nutricionales (hierro, vitamina B12, vitamina D) y evaluación de la fertilidad y el embarazo en mujeres en edad reproductiva forman parte del abordaje integral.
La adherencia a la medicación y el acceso a seguimiento especializado reducen las hospitalizaciones y las complicaciones. Además, la vacunación (influenza, neumococo, VHB según situación) y el cribado de infecciones latentes antes de iniciar biológicos son medidas preventivas básicas. Con un plan de seguimiento personalizado, muchas personas mantienen una vida productiva durante largos periodos de remisión.
Investigación y el futuro: nuevas esperanzas
La investigación en EII es muy activa y prometedora. Las áreas de mayor interés incluyen la modulación del microbioma (a través de prebióticos, probióticos, dietas específicas y trasplante de microbiota fecal en estudios controlados), terapias biológicas cada vez más selectivas, terapias celulares y abordajes de medicina personalizada basados en la genética y biomarcadores que permitan predecir la respuesta al tratamiento. La cirugía mínimamente invasiva y las técnicas endoscópicas avanzadas también mejoran la calidad de vida de los pacientes.
Además, los investigadores trabajan en identificar subtipos de EII para que el tratamiento sea más preciso, lo que podría traducirse en menos efectos secundarios y mayor eficacia. Participar en estudios clínicos puede ser una opción para personas que no responden a terapias convencionales, siempre informándose bien sobre riesgos y beneficios. La buena noticia es que la tasa de control de enfermedad y calidad de vida ha mejorado considerablemente en las últimas décadas gracias a estos avances.
Recursos y apoyo: a quién acudir y cómo prepararte para una consulta
Contar con recursos fiables y apoyo emocional es clave. Existen asociaciones de pacientes, grupos de apoyo locales y foros acreditados donde compartir experiencias y obtener información práctica. Para tus consultas médicas, es útil llevar un listado de preguntas, un diario de síntomas y una relación de medicamentos y alergias. Pregunta a tu médico sobre objetivos de tratamiento, señales de alarma, plan en caso de brote y contactos de urgencia.
Aquí tienes una lista práctica para preparar una visita médica:
- Anota cuándo empezaron los síntomas y cómo han evolucionado.
- Registra la frecuencia y características de las deposiciones (sangre, moco, consistencia).
- Apunta qué alimentos o situaciones parecen empeorar o mejorar los síntomas.
- Lleva resultados de pruebas previas y una lista de medicamentos (incluyendo suplementos).
- Pregunta por la necesidad de pruebas adicionales, opciones de tratamiento y efectos secundarios posibles.
Preguntas frecuentes que suelen surgir
Los pacientes suelen tener dudas específicas y comprensibles: ¿la EII es hereditaria? ¿Puedo tener hijos? ¿Es seguro viajar o vacunarse? ¿Cuándo debo acudir a urgencias? Aunque las respuestas dependen del caso de cada persona, hay orientaciones generales que tranquilizan y guían. Sí, existe un componente genético, pero tener un familiar con EII no implica una certeza de desarrollarla; la mayoría de los familiares no la desarrolla. En cuanto al embarazo, muchas personas con EII tienen embarazos exitosos, y lo ideal es planearlo cuando la enfermedad esté en remisión. Vacunarse es importante, pero antes de iniciar inmunosupresión se deben revisar y actualizar vacunas; las vacunas vivas suelen estar contraindicadas durante tratamientos inmunosupresores. Ante signos como sangrado intenso, fiebre alta, dolor abdominal severo o vómitos persistentes con imposibilidad de retener líquidos, es necesario acudir a urgencias.
- ¿Puedo llevar una vida normal? Sí, con control y apoyo adecuados, muchas personas llevan vidas activas y laborales completas.
- ¿La dieta cura la EII? No, pero ajustar la dieta ayuda a controlar síntomas y prevenir deficiencias.
- ¿Los tratamientos tienen efectos secundarios graves? Pueden, por eso se monitoriza cuidadosamente y se personaliza la terapia.
- ¿La EII aumenta el riesgo de cáncer? En colitis ulcerosa de larga duración hay mayor riesgo de cáncer colorrectal, por lo que se recomienda vigilancia endoscópica.
Testimonios y experiencias: lo que aprendemos de quienes conviven con EII
Escuchar a quienes viven con EII aporta lecciones prácticas: la importancia de construir un equipo médico de confianza, de establecer una red de apoyo, de negociar el trabajo cuando sea necesario y de no minimizar el impacto emocional. Muchos pacientes destacan que aceptar la enfermedad y aprender a interpretarla es una parte crucial del bienestar. Otros subrayan la utilidad de terapias complementarias —como mindfulness o terapia física— dentro de un plan médico integral. Compartir experiencias no sustituye la atención profesional, pero sí ofrece consuelo y soluciones creativas que a menudo no aparecen en las consultas tradicionales.
Conclusión
Vivir con Chronisch-entzündliche Darmerkrankungen como Morbus Crohn o Colitis ulcerosa plantea desafíos médicos y personales, pero el conocimiento y la colaboración con un equipo sanitario permiten transformar la incertidumbre en un plan eficaz: reconocer síntomas tempranos, acceder a diagnósticos precisos, escoger tratamientos adaptados y trabajar activamente en la calidad de vida —a través de la nutrición, la salud mental, el seguimiento y la prevención— marca la diferencia; la investigación actual ofrece cada vez más armas terapéuticas y mejores perspectivas, y nadie debería afrontar esta enfermedad en soledad, por lo que buscar apoyo, informarse y mantener una comunicación abierta con el equipo médico son pasos prácticos y esperanzadores para vivir mejor.
Читайте далее: