Hablar de SIBO puede sonar a término técnico reservado para consultas médicas o a titulares de revistas especializadas, pero la verdad es que este fenómeno afecta a muchas personas y se manifiesta con síntomas cotidianos que pueden alterar la calidad de vida. En este artículo quiero invitarte a un viaje conversacional por el universo del SIBO —también llamado sobrecrecimiento bacteriano del intestino delgado o proliferación bacteriana del intestino delgado—, para que entiendas qué es, por qué sucede, cómo se detecta, qué opciones de tratamiento existen y cómo puedes manejarlo día a día. No es un texto frío de manual; es una conversación clara, cercana y práctica que pretende que salgas con respuestas útiles y un mapa para hablar con tu médico o nutricionista. Antes de entrar en detalles, te pido que recuerdes que la información aquí es de carácter general y no sustituye una evaluación médica personalizada.
¿Qué es exactamente el SIBO?
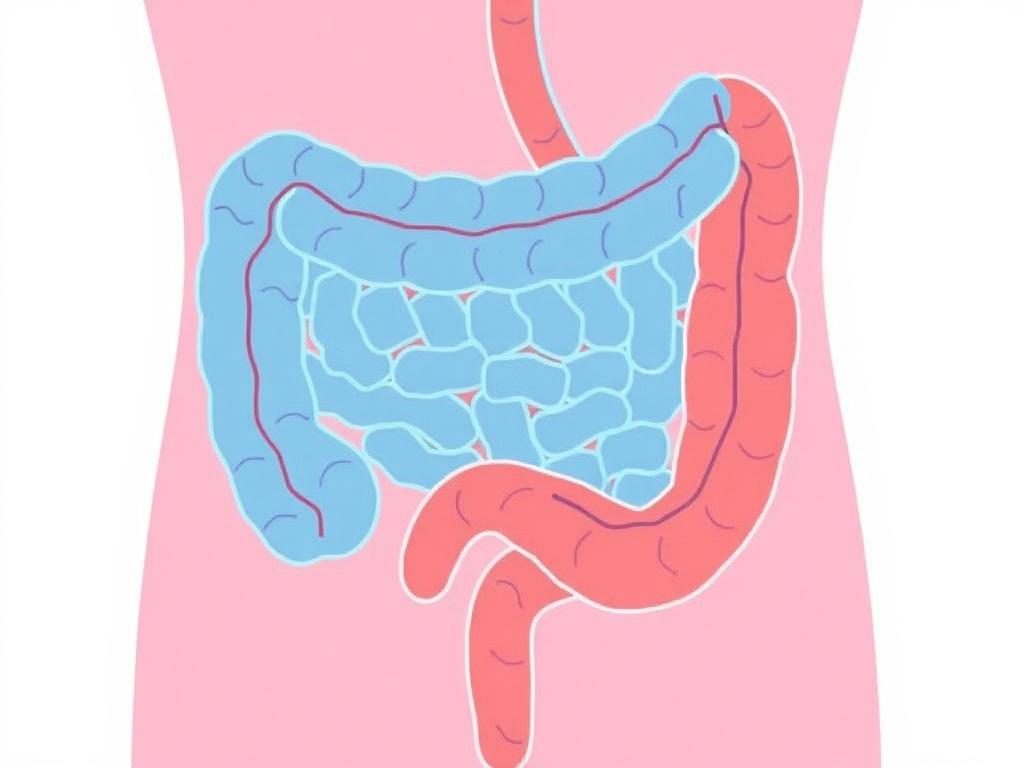
SIBO es el acrónimo en inglés de Small Intestinal Bacterial Overgrowth, que en español se traduce como sobrecrecimiento bacteriano del intestino delgado o proliferación bacteriana del intestino delgado. Nuestro intestino está poblado por billones de microorganismos, y mientras el colon (intestino grueso) contiene la mayor parte de esta microbiota, el intestino delgado normalmente tiene una población bacteriana mucho más reducida. Cuando estas bacterias aumentan de forma anormal en el intestino delgado, se producen fermentaciones exageradas de los alimentos, especialmente de carbohidratos, lo que genera síntomas molestos y puede alterar la absorción de nutrientes.
Es útil imaginar el intestino delgado como una carretera donde el tráfico debe fluir sin congestiones: las bacterias en exceso actúan como un atasco que altera el tránsito de alimentos y absorción. Esa congestión bacteriana produce gases como hidrógeno, metano o ambos, causas de hinchazón, dolor, diarrea o estreñimiento, entre otros signos. Entender la anatomía y la función del intestino delgado ayuda a ver por qué este sobrecrecimiento puede tener repercusiones sistémicas: el intestino delgado es el principal lugar de absorción de nutrientes, por lo que su alteración puede llevar a deficiencias y pérdida de bienestar.
¿SIBO es lo mismo que disbiosis intestinal?
No exactamente. La disbiosis es un término más amplio que se refiere al desequilibrio de la microbiota intestinal en cualquier segmento del intestino. SIBO es un tipo de disbiosis focalizada en el intestino delgado con una sobrepoblación bacteriana que no corresponde a la composición ni la densidad bacteriana habituales de esa zona. En la práctica clínica hay solapamientos y no siempre es fácil separar los conceptos, pero para el paciente lo relevante es identificar si los síntomas responden a un patrón compatible con SIBO para poder abordarlo de manera específica.
Síntomas: el repertorio común y las señales que conviene no ignorar
Los síntomas de SIBO suelen ser inespecíficos y se parecen a otras enfermedades gastrointestinales, lo que complica su reconocimiento. Sin embargo, hay un conjunto de señales que, juntas o repetidas en el tiempo, deberían hacer sospechar sobrecrecimiento bacteriano del intestino delgado.
- Hinchazón persistente y sensación de distensión abdominal, incluso después de comidas pequeñas.
- Dolor o malestar abdominal que mejora o empeora con las evacuaciones.
- Flatulencia excesiva y mal olor intestinal.
- Alteraciones del ritmo intestinal: diarrea crónica, estreñimiento o alternancia entre ambos.
- Pérdida de peso no intencional, fatiga inexplicada o deficiencias nutricionales (hierro, vitaminas del complejo B, vitamina B12).
- Intolerancias alimentarias recientemente desarrolladas, especialmente a carbohidratos fermentables.
- Síntomas extraintestinales en algunos casos: niebla mental, dolores articulares, piel afectada.
Estos síntomas pueden aparecer de forma gradual. Una pista importante es si los síntomas empeoran después de ingerir alimentos ricos en azúcares o carbohidratos fermentables, lo que sugiere que las bacterias en el intestino delgado están fermentando esos nutrientes y produciendo gases.
Cómo varían los síntomas según el tipo de gas producido
El tipo de gas predominante producido por las bacterias influye en el cuadro clínico. Algunas bacterias producen hidrógeno, otras metano y algunas producen ambos. El metano suele asociarse más con estreñimiento, mientras que el hidrógeno suele relacionarse con diarrea. Reconocer ese patrón puede orientar el tratamiento, ya que algunos antibióticos y estrategias son más eficaces contra bacterias productoras de un gas u otro.
¿Por qué ocurre SIBO? Causas y factores predisponentes
El intestino delgado cuenta con varios mecanismos para evitar la proliferación bacteriana: el peristaltismo (movimiento que desplaza el contenido intestinal), las secreciones ácidas del estómago, la integridad del íleo cecal (válvula que separa del intestino grueso), el sistema inmune local y la flora residente. Cuando uno o varios de estos mecanismos fallan, aumenta el riesgo de sobrecrecimiento.
- Alteraciones del tránsito intestinal: cirugías abdominales, enfermedades que ralentizan el tránsito (por ejemplo, neuropatías, esclerodermia) o fármacos que reducen la motilidad.
- Alteraciones anatómicas: estenosis, divertículos del intestino delgado, cirugía bariátrica o fístulas que permiten el estancamiento y colonización.
- Hipo- o aclorhidria gástrica: reducción del ácido estomacal (por ejemplo, por uso prolongado de inhibidores de la bomba de protones) facilita la sobrevivencia bacteriana al pasar al intestino delgado.
- Tránsito anómalo entre intestino grueso y delgado: incompetencia del esfínter ileocecal o sobrecrecimiento originado en el colon que retroalimenta al intestino delgado.
- Sistemas inmunitarios debilitados o condiciones que alteran la microbiota intestinal.
La realidad es que SIBO suele ser multifactorial: una persona puede tener una combinación de estas condiciones que predispone al desarrollo del sobrecrecimiento bacteriano del intestino delgado. Por eso es importante una evaluación completa.
Factores de riesgo frecuentes
Entre los factores de riesgo más frecuentes están el uso prolongado de inhibidores de la bomba de protones, cirugías abdominales previas (especialmente las que alteran el tránsito), enfermedades del tejido conectivo como la esclerodermia, diabetes con neuropatía autonómica y condiciones que afectan la motilidad intestinal. Además, ciertas dietas pobres en fibra a largo plazo o el abuso de antibióticos que modifican la flora colónica pueden ser disparadores.
Diagnóstico: cómo saber si realmente tienes SIBO
Detectar SIBO no es siempre sencillo. No hay una prueba única y perfecta, pero hay herramientas útiles que, combinadas con la presentación clínica, permiten establecer el diagnóstico con buena precisión.
Prueba del aliento
La prueba del aliento con lactulosa o glucosa es la más utilizada. Consiste en ingerir un azucar fermentable (lactulosa o glucosa) y medir los gases exhalados (hidrógeno y metano) en intervalos de tiempo. Un aumento temprano y significativo de hidrógeno o metano sugiere sobrecrecimiento en el intestino delgado. Esta prueba es no invasiva y práctica, aunque tiene limitaciones: falsos positivos y falsos negativos pueden ocurrir según el tránsito intestinal, la dieta previa, y la preparación del paciente.
Cultivo de aspirado del intestino delgado
El cultivo de aspirado de jugo intestinal obtenido mediante endoscopia sigue siendo el estándar clásico, ya que identifica bacterias y permite cuantificar la sobrepoblación. Sin embargo, es invasivo, más caro y puede llevar a falsos negativos si la muestra no se toma correctamente o si la localización del sobrecrecimiento no coincide con la zona muestreada.
Otras pruebas y marcadores
Se valoran también estudios de imagen si hay sospecha de alteraciones estructurales, pruebas de absorción nutricional si hay deficiencias, y pruebas serológicas para descartar otras patologías. La interpretación de todas las pruebas debe hacerse en conjunto con la clínica.
Tratamiento médico: estrategias probadas y en evolución
El tratamiento de SIBO tiene varios objetivos: reducir la carga bacteriana, corregir síntomas, restaurar la motilidad intestinal y tratar las causas subyacentes. No existe un único protocolo universal; el abordaje se personaliza según el tipo de gas predominante, la gravedad, las comorbilidades y la respuesta previa a tratamientos.
Antibióticos
Los antibióticos son el pilar inicial en muchos casos porque actúan directamente reduciendo la población bacteriana en el intestino delgado. Rifaximina es uno de los medicamentos más usados por su pobre absorción sistémica y su actividad contra bacterias intestinales, siendo eficaz especialmente en SIBO con predominio de hidrógeno. Para SIBO productor de metano, suelen emplearse combinaciones o antibióticos específicos porque la metanogénesis está mediada por arqueas (no son bacterias clásicas), y pueden necesitarse enfoques diferentes. Es importante que el uso de antibióticos sea guiado por un especialista y por la evidencia clínica.
Procinéticos y estimuladores del tránsito
Si la causa es una alteración de la motilidad, se recomiendan agentes procinéticos para mejorar el vaciado intestinal y reducir el riesgo de recidivas. Estos fármacos ayudan a restablecer el “trapecio” mecánico que evita el estancamiento bacteriano.
Corrección de causas subyacentes
Tratar la causa que predisponía al SIBO es esencial para evitar recurrencias: ajustar o suspender medicamentos que disminuyen la acidez gástrica cuando sea posible, corregir estenosis o adherencias mediante cirugía si corresponde, y manejar enfermedades sistémicas como la esclerodermia o la diabetes.
Probioticos y moduladores de la microbiota
El uso de probióticos en SIBO es controvertido: algunos estudios y experiencias clínicas sugieren beneficios en términos de síntomas y mantenimiento, mientras que en otros casos pueden empeorar la fermentación. La elección de cepas específicas y la evaluación individualizada es clave. También aparecen ya investigaciones sobre prebióticos, simbioticos y trasplantes fecales, pero estas opciones requieren más evidencia en el contexto de SIBO.
Dieta y SIBO: qué comer y qué evitar
La dieta juega un papel relevante para controlar síntomas y mejorar la calidad de vida. Varias estrategias dietéticas se usan como adyuvantes al tratamiento médico, no como sustitutos. La idea no es convertir la alimentación en una lista de prohibiciones, sino identificar alimentos que favorecen la fermentación en el intestino delgado y ajustar su consumo de forma temporal o según tolerancia.
Dietas bajas en FODMAP y dietas específicas para SIBO
Las dietas bajas en FODMAP (Fermentable Oligo-, Di-, Mono-saccharides and Polyols) reducen los carbohidratos de rápida fermentación y suelen mejorar síntomas de hinchazón y gases. Existen protocolos específicos para SIBO que restringen aún más ciertos azúcares durante la fase aguda y luego reintroducen progresivamente para identificar tolerancias. En la práctica, muchos pacientes mejoran los síntomas con estas estrategias, pero es importante hacerlo bajo supervisión para evitar déficits nutricionales y para planificar la reintroducción.
Alimentos que suelen empeorar los síntomas
- Azúcares libres y dulces (especialmente aquellos que contienen sorbitol, xilitol u otros polioles).
- Leche y derivados en personas con intolerancia a la lactosa.
- Legumbres, ciertos vegetales crudos (brócoli, coles) y cereales ricos en FODMAP en la fase aguda.
- Bebidas alcohólicas y gaseosas que favorecen la fermentación.
Alimentos recomendados en la fase sintomática
Se suelen recomendar platos simples, con proteínas magras, vegetales bajos en FODMAP, grasas saludables y carbohidratos complejos en cantidades controladas. Incorporar fibra de forma gradual y evaluar tolerancia es una estrategia sensata para restablecer la salud intestinal.
Prevención y manejo a largo plazo
SIBO tiene una tasa de recidiva relativamente alta si no se abordan las causas predisponentes. Por eso, una vez controlado el episodio agudo, el enfoque se orienta a mantener el equilibrio.
Estrategias preventivas prácticas
- Reforzar la motilidad: evitar el sedentarismo prolongado, utilizar procinéticos si lo indica el especialista.
- Revisar la medicación: evaluar la necesidad de inhibidores de la bomba de protones y buscar alternativas cuando sea posible.
- Mantener una dieta equilibrada y personalizada que minimice fermentaciones problemáticas sin ser excesivamente restrictiva.
- Tratar condiciones subyacentes que predisponen a SIBO.
- Realizar seguimiento clínico y pruebas de control según indicación.
Recidivas y cuándo volver a consultar
Si los síntomas regresan, es recomendable consultar para revaluar y, si procede, repetir pruebas. La recidiva no siempre significa fracaso terapéutico; a veces indica que hay factores anatómicos o funcionales no resueltos que requieren intervención adicional.
Impacto emocional y calidad de vida
Más allá de los síntomas físicos, SIBO puede afectar la vida social, laboral y emocional. Comer fuera, planificar viajes o asistir a eventos puede volverse estresante si la persona teme la aparición de síntomas. La fatiga y las alteraciones cognitivas que algunas personas describen también son relevantes.
Aceptar el diagnóstico y encontrar estrategias prácticas para convivir con la condición —con apoyo profesional y redes de apoyo— mejora mucho la calidad de vida. Es recomendable considerar intervención psicológica cuando la ansiedad o la evitación social aumentan, y trabajar con un equipo multidisciplinario (gastroenterólogo, nutricionista, fisioterapeuta o psicólogo) para un manejo integral.
Investigación actual y preguntas abiertas
El campo del SIBO está en constante evolución. Algunas líneas de investigación actuales incluyen:
- Mejora en técnicas diagnósticas: pruebas más sensibles y específicas para distinguir entre gases y orígenes del sobrecrecimiento.
- Estudios sobre el uso estratégico de probióticos y trasplantes fecales en subgrupos de pacientes.
- Desarrollo de tratamientos dirigidos a metanógenos y a los mecanismos de motilidad intestinal.
- Investigación sobre el impacto del SIBO en la salud metabólica y neurológica a largo plazo.
Aunque hay avances, todavía hay preguntas sin respuesta, por ejemplo: ¿cuáles son los mejores marcadores de seguimiento a largo plazo? ¿cuál es el rol preciso de la dieta versus el tratamiento antibiótico en la prevención de recidivas? Estas incógnitas impulsan una atención clínica más personalizada.
Preguntas frecuentes
| Pregunta | Respuesta resumida |
|---|---|
| ¿SIBO es contagioso? | No, no se transmite entre personas como una infección clásica; es una alteración del ecosistema intestinal individual. |
| ¿Puede SIBO causar pérdida de peso? | Sí, en casos severos o crónicos puede afectar la absorción de nutrientes y provocar pérdida de peso o deficiencias. |
| ¿Los probióticos ayudan siempre? | No siempre; pueden mejorar síntomas en algunos pacientes y empeorar en otros. Deben usarse de forma individualizada. |
| ¿Se puede curar definitivamente? | Algunas causas se corrigen y permiten remisión prolongada, pero en otros casos hay riesgo de recidiva y el manejo se orienta a control a largo plazo. |
Plan práctico en diez pasos para alguien con sospecha de SIBO
Si crees que puedes tener SIBO, aquí tienes un plan práctico y conversacional para abordar la situación con tu equipo de salud:
- Anota tus síntomas con ejemplos concretos (qué comes, qué te empeora, horario de los síntomas).
- Solicita evaluación con un gastroenterólogo para discutir la sospecha y las pruebas disponibles.
- Realiza la prueba del aliento si está indicada y prepara la prueba según instrucciones para minimizar falsos resultados.
- Evalúa causas predisponentes: historial de cirugías, medicación, enfermedades del tejido conectivo, diabetes, etc.
- Si el diagnóstico se confirma, discute el tratamiento antibiótico más adecuado a tu caso.
- Trabaja con un nutricionista para una dieta personalizada que reduzca síntomas sin ser excesivamente restrictiva.
- Valora la necesidad de procinéticos si hay alteración de la motilidad.
- Monitorea la respuesta y planifica una estrategia de seguimiento para prevenir recidivas.
- Cultiva hábitos de vida que favorezcan el tránsito intestinal (actividad física regular, manejo del estrés, sueño adecuado).
- Solicita apoyo psicológico si la condición afecta de forma significativa tu bienestar emocional o social.
Tabla resumen: diagnóstico y tratamiento según el patrón de gas
| Patrón de gas | Presentación clínica típica | Estrategias terapéuticas comunes |
|---|---|---|
| Predominio de hidrógeno | Distensión, diarrea, gases frecuentes | Rifaximina, dietas bajas en FODMAP, probióticos selectos |
| Predominio de metano | Estreñimiento o tránsito lento | Combinaciones antibióticas específicas, procinéticos, ajuste dietario |
| Mixto (hidrógeno + metano) | Síntomas mixtos o fluctuantes | Enfoque combinado, evaluación personalizada, posible terapia prolongada |
Historias breves para entender mejor: casos reales y lecciones aprendidas
Compartir experiencias ayuda a humanizar el tema. Imagina a Ana, enfermera de 42 años, que tras una cirugía abdominal empezó con hinchazón persistente y diarrea intermitente. Tras pruebas se le diagnosticó SIBO con predominio de hidrógeno; recibió un ciclo de rifaximina, cambió temporalmente su dieta y, con seguimiento, volvió a actividades normales. Otro caso es Joaquín, de 58 años, con estreñimiento crónico; en su prueba predominó el metano y la estrategia incluyó ajuste medicamentoso y cambios en estilo de vida junto con tratamiento específico, logrando mejoras sostenibles. Estos ejemplos muestran que el diagnóstico y la personalización del tratamiento marcan la diferencia.
Consejos prácticos del día a día
- Come despacio y mastica bien: facilita la digestión y reduce la fermentación de grandes partículas no digeridas.
- Evita combinaciones alimentarias que te produzcan gases a ti en particular; cada persona tiene tolerancias distintas.
- Registra un diario alimentario para identificar patrones y ajustar la dieta con evidencia propia.
- Mantén contacto regular con tu equipo de salud y no te auto-mediques con antibióticos sin indicación.
Cuando el SIBO coexiste con otras condiciones
Es común encontrar SIBO junto con síndrome de intestino irritable, enfermedad inflamatoria intestinal o intolerancias alimentarias. En esos contextos, el abordaje debe ser coordinado para evitar que el tratamiento de una condición empeore otra. La comunicación entre especialistas es clave.
Recursos adicionales y cómo preparar una consulta
Antes de una cita médica, llevar un resumen claro ayuda a optimizar el tiempo: lista de síntomas con duración y patrón, historial de medicación, cirugías y comorbilidades, diarios alimentarios y cualquier prueba previa. Preguntas útiles para hacer al especialista incluyen: ¿Qué pruebas recomienda y por qué? ¿Cuál es la probabilidad de recidiva en mi caso? ¿Qué efectos secundarios tiene el tratamiento propuesto? ¿Qué recomendaciones dietarias específicas sugiere? Tener estas preguntas por escrito facilita la toma de decisiones compartida.
Conclusión
SIBO —la proliferación bacteriana del intestino delgado— es una condición frecuente pero a menudo subdiagnosticada que puede causar una amplia gama de síntomas digestivos y afectar la calidad de vida; su diagnóstico requiere integrar la clínica con pruebas como la prueba del aliento o cultivos, y su manejo combina antibióticos específicos, corrección de factores predisponentes, ajustes dietarios y estrategias para mejorar la motilidad intestinal; dado que la recidiva es posible, la atención multidisciplinaria y el seguimiento son esenciales, y cada plan terapéutico debe ser individualizado, siempre bajo la supervisión de un profesional de la salud.