La primera vez que alguien escucha el nombre «Enfermedad de Crohn» suele reaccionar con confusión: ¿es una alergia, una infección, o algo más? Quiero que te acerques a este texto con la tranquilidad de quien entra a una conversación honesta, sin tecnicismos inútiles y con ejemplos cotidianos que ayuden a comprender una condición que, aunque no siempre es visible, transforma la vida de quienes la padecen. En este primer bloque voy a contarte, de forma cercana y amena, por qué Crohn merece atención, qué lo diferencia de otras enfermedades intestinales y por qué comprenderlo importa tanto para pacientes, familiares y profesionales de la salud. Imagina por un momento que tu sistema digestivo tiene días buenos y días en los que todo parece fallar; esa montaña rusa es parte del día a día de muchas personas con Crohn, y entender los porqués es el primer paso para ofrecer apoyo real y útil.
Si alguna vez has vivido con dolor abdominal persistente, fatiga que no cede o has conocido a alguien que debe planear sus salidas en función de los servicios sanitarios, sabrás que la Enfermedad de Crohn no es solo un diagnóstico médico: es una experiencia vital. En las próximas secciones te hablaré de sus síntomas, causas probables, las formas en que se diagnostica y las opciones de tratamiento, pero también te contaré sobre cómo manejar la enfermedad en la vida diaria, las implicaciones emocionales y qué se está investigando ahora mismo. Este es un recorrido para entender, acompañar y tomar decisiones informadas, sin promesas fáciles ni respuestas únicas, porque Crohn es, por naturaleza, una condición compleja y a menudo impredecible.
¿Qué es la Enfermedad de Crohn?
La Enfermedad de Crohn es una enfermedad inflamatoria intestinal crónica que puede afectar cualquier parte del tracto gastrointestinal, desde la boca hasta el ano, aunque con mayor frecuencia aparece en el final del intestino delgado (íleon) y el comienzo del intestino grueso (colon). No es una infección contagiosa ni una consecuencia de mala alimentación; es una condición inflamatoria en la que el propio sistema inmunitario, por razones que todavía no se comprenden del todo, provoca inflamación persistente en la pared intestinal. Esta inflamación puede ser superficial o penetrar profundamente en las capas del intestino, causando úlceras, estrechamientos (estenosis) y, en ocasiones, conexiones anormales entre segmentos intestinales o con la piel llamadas fístulas.
A diferencia de otros trastornos digestivos, la Enfermedad de Crohn tiende a presentarse en brotes: periodos de actividad con síntomas intensos seguidos de intervalos de remisión más o menos largos en los que la persona se siente relativamente bien. Esta naturaleza fluctuante añade una capa de incertidumbre que afecta tanto a la planificación personal como a la gestión médica. Además, Crohn es una enfermedad sistémica: puede asociarse con manifestaciones fuera del intestino, como problemas en las articulaciones, la piel, los ojos o el hígado, lo que subraya la necesidad de un enfoque integral en su manejo.
Síntomas: lo que el cuerpo trata de comunicar
Los síntomas de la Enfermedad de Crohn varían mucho entre personas y según el segmento del intestino afectado. Algunos experimentan diarrea crónica y dolor abdominal, otros pueden padecer pérdida de peso inexplicada, mientras que algunos presentan síntomas más silenciosos inicialmente, como fatiga o anemia. Es crucial entender que no existe un “sintoma único” que confirme Crohn; más bien es un patrón de señales que, en conjunto y con las pruebas adecuadas, llevan a un diagnóstico.
Entre los síntomas más frecuentes están el dolor abdominal recurrente, diarrea (a veces con sangre), pérdida de apetito y peso, fiebre, y sensación de malestar general. En casos en que el recto está comprometido puede haber sangrado rectal o urgencia para defecar. Además de estos signos digestivos, muchas personas desarrollan síntomas extraintestinales: artritis, eritema nodoso (lesiones en la piel), inflamación ocular y problemas hepáticos. Estas manifestaciones son la forma que tiene el cuerpo de mostrar que la inflamación no se limita al intestino, y por ello la atención médica debe ser multidisciplinaria.
Tabla resumen: síntomas comunes y qué significan
| Síntoma | Frecuencia | Posible explicación |
|---|---|---|
| Dolor abdominal | Muy frecuente | Inflamación, úlceras o estrechamientos en el intestino |
| Diarrea crónica | Frecuente | Inflamación que impide absorción adecuada de líquidos |
| Sangre en heces | Variable | Úlceras o lesiones inflamatorias en el tracto digestivo |
| Pérdida de peso | Frecuente | Malabsorción y pérdida de apetito |
| Fatiga | Muy frecuente | Inflamación crónica, anemia o alteración del sueño |
| Manifestaciones extraintestinales | Ocasional | Inflamación sistémica que afecta articulaciones, piel y ojos |
Los síntomas pueden aparecer de forma gradual o casi de repente, y su intensidad puede variar. Para muchas personas, los brotes se desencadenan por factores específicos, mientras que para otras no hay un desencadenante claro. Por eso es esencial que cada persona aprenda a reconocer sus señales personales de alarma y actúe con su equipo médico para ajustar el tratamiento y las estrategias de autocuidado.
Causas y factores de riesgo: una mezcla de genes, ambiente e inmunidad
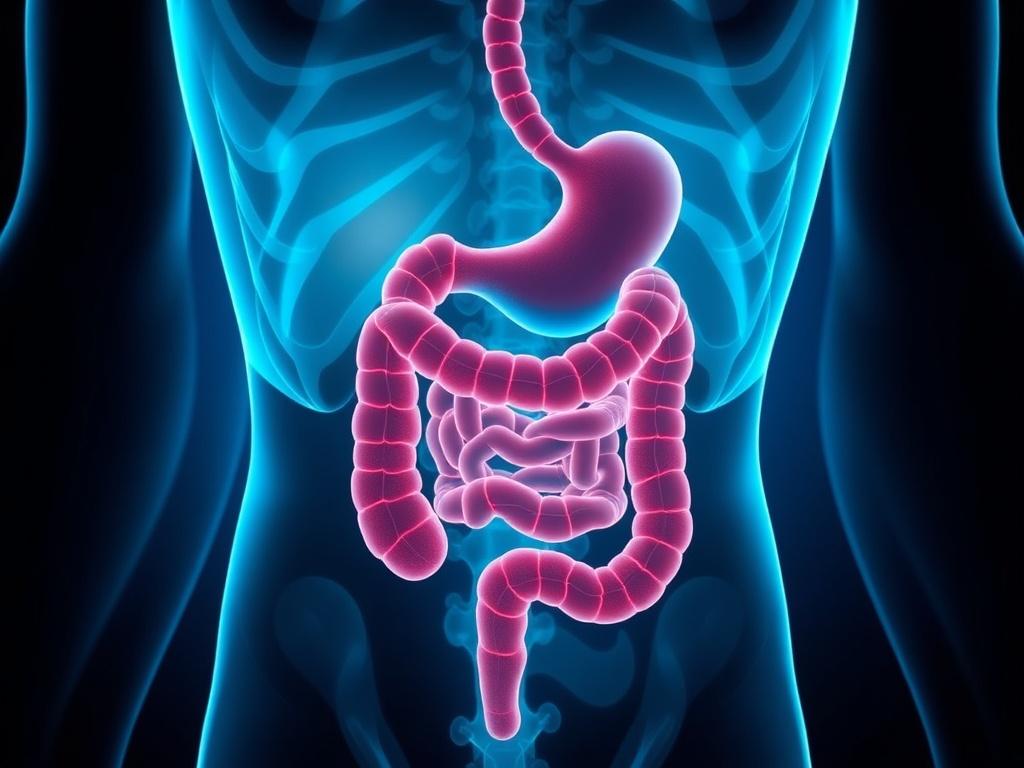
No existe una única causa conocida de la Enfermedad de Crohn; más bien, se cree que resulta de la interacción entre factores genéticos, alteraciones del sistema inmunitario y elementos ambientales como la microbiota intestinal y hábitos de vida. El componente genético se pone de manifiesto porque la enfermedad es más frecuente en familiares de primer grado de personas afectadas, aunque la presencia de genes relacionados no determina que alguien vaya a desarrollar la enfermedad por sí sola; es más bien uno de varios factores que aumentan la predisposición.
El sistema inmunitario juega un papel central: en Crohn, el sistema inmune parece reaccionar de manera exagerada a estímulos intestinales —posiblemente bacterias o componentes de la microbiota— y mantiene una inflamación prolongada. Además, factores ambientales como el tabaquismo, el uso prolongado de ciertos antiinflamatorios no esteroideos, y hábitos alimentarios pueden influir en la aparición y el curso de la enfermedad. La microbiota intestinal —el conjunto de microorganismos que viven en nuestro intestino— también es foco de interés: alteraciones en su composición podrían favorecer respuestas inflamatorias desadaptativas.
Otro aspecto a considerar es la edad de aparición: Crohn suele diagnosticarse en la adolescencia o la adultez joven, aunque puede presentarse a cualquier edad. Esto hace que su impacto en educación, trabajo y relaciones sea especialmente relevante, porque sucede en etapas de la vida donde planificar el futuro es clave.
Diagnóstico: juntar pistas para formar un panorama claro
Diagnosticar la Enfermedad de Crohn no es instantáneo; requiere una combinación de historia clínica detallada, exploración física, pruebas de laboratorio, pruebas de imagen y, con frecuencia, endoscopia con toma de biopsias. No existe una prueba única y definitiva; el diagnóstico se construye a partir de múltiples evidencias que, en conjunto, indican la presencia de una enfermedad inflamatoria intestinal y permiten distinguir Crohn de otras condiciones como la colitis ulcerosa, infecciones o trastornos funcionales.
Las pruebas iniciales suelen incluir análisis de sangre para detectar anemia, signos de inflamación como la proteína C reactiva, y marcadores específicos en heces como la calprotectina para valorar la inflamación intestinal. La colonoscopia con biopsias es una herramienta clave porque permite visualizar directamente el interior del colon y recoger tejido para confirmar cambios histológicos. En muchos casos también se realiza una resonancia magnética o tomografía para evaluar la extensión y las complicaciones fuera del lumen intestinal, como abscesos o fístulas.
Lista: pruebas comunes en el diagnóstico de Crohn
- Análisis de sangre (hemograma, PCR, bioquímica completa)
- Calprotectina fecal
- Colonoscopia con biopsias
- Endoscopia superior si hay síntomas de la parte alta del tracto digestivo
- Resonancia magnética abdominal o enterografía RM
- Tomografía computarizada (TC) en situaciones agudas
- Ecografía abdominal en manos entrenadas
El diagnóstico también implica descartar otras causas de los síntomas y clasificar el tipo y la extensión de la enfermedad, lo que influirá en las decisiones terapéuticas. La comunicación abierta entre el paciente y el equipo médico es fundamental para documentar la historia de la enfermedad, factores que empeoran los síntomas y respuesta a tratamientos previos.
Tratamiento: más que medicamentos, un plan personalizado
El tratamiento de la Enfermedad de Crohn busca tres objetivos: controlar la inflamación y los síntomas durante los brotes, mantener la remisión a largo plazo y prevenir o tratar complicaciones. No existe una cura definitiva en todos los casos, pero hoy en día hay múltiples herramientas que permiten controlar la enfermedad eficazmente en muchas personas. La elección del tratamiento depende de la gravedad, la extensión de la enfermedad, la presencia de complicaciones y las características personales de cada paciente.
Las opciones terapéuticas incluyen antiinflamatorios, esteroides para control rápido de brotes, fármacos inmunomoduladores que reducen la actividad del sistema inmune, y medicamentos biológicos dirigidos a moléculas específicas de la respuesta inflamatoria. En casos de complicaciones como estenosis, abscesos o fístulas, la cirugía puede ser necesaria. Además, estrategias no farmacológicas —nutrición, manejo del estrés, actividad física moderada— juegan un papel importante en el mantenimiento de la salud general y la calidad de vida.
Tabla comparativa: opciones terapéuticas y consideraciones
| Tipo de tratamiento | Ejemplos | Ventajas | Consideraciones |
|---|---|---|---|
| Antiinflamatorios | Mesalazina (menos útil en Crohn profundo) | Útiles en enfermedad leve localizada | Efectividad limitada en Crohn de intestino delgado |
| Esteroides | Prednisona, budesonida | Control rápido de brotes | No recomendados para uso prolongado por efectos secundarios |
| Inmunomoduladores | Azatioprina, 6-mercaptopurina, metotrexato | Útiles para mantener la remisión | Requieren monitorización; riesgo de infecciones |
| Biológicos | Anti-TNF, anti-integrinas, anti-IL | Altamente eficaces en enfermedad moderada a severa | Costosos, necesitan seguimiento; riesgo de efectos adversos |
| Cirugía | Resección intestinal, drenaje de abscesos | Resuelve complicaciones estructurales | No cura la enfermedad; posible recurrencia |
| Nutrición y soporte | Terapia nutricional enteral, suplementos | Puede inducir remisión en algunos pacientes, mejora del estado nutricional | Plan individualizado; no sustituye tratamiento médico en casos graves |
Es importante subrayar que el tratamiento debe ser individualizado y revisado periódicamente. Además, la adherencia al tratamiento y la comunicación sobre efectos secundarios son factores clave para el éxito terapéutico. En la actualidad, la investigación y nuevas terapias apuntan a tratamientos cada vez más personalizados y con menos efectos adversos.
Manejo cotidiano: alimentación, actividad y calidad de vida
Vivir con Crohn exige adaptación diaria. La nutrición es una de las áreas donde las personas buscan respuestas rápidamente: aunque no hay una dieta universal que cure la enfermedad, ciertos enfoques pueden mejorar síntomas y evitar carencias nutricionales. Durante los brotes, puede ser necesario reducir la fibra o optar por alimentos más blandos para disminuir la irritación intestinal. En algunos casos, la terapia nutricional con fórmulas específicas ayuda a inducir la remisión, especialmente en niños.
Más allá de la alimentación, el manejo incluye aprender a reconocer los signos de empeoramiento, planificar actividades pensando en el acceso a servicios, y priorizar el descanso y la actividad física adaptada. El apoyo psicosocial es fundamental: la enfermedad puede afectar la autoestima, las relaciones y la capacidad laboral, por lo que integrarse en grupos de apoyo y contar con recursos de salud mental suele marcar una gran diferencia.
Lista: medidas prácticas para el día a día
- Llevar un registro de síntomas y alimentos para identificar patrones personales
- Planificar salidas teniendo en cuenta la cercanía de baños y tiempos de transporte
- Mantener una nutrición equilibrada y suplementar bajo indicación médica
- Comunicar con el equipo médico sobre cualquier cambio en los síntomas
- Priorizar el sueño y técnicas de manejo del estrés (meditación, terapia)
- Buscar apoyo en asociaciones de pacientes y redes locales
La vida con Crohn no debe ser sinónimo de aislamiento ni de renuncia a objetivos personales. Con el soporte adecuado, muchas personas siguen estudiando, trabajando y formando familias. La clave está en combinar estrategias médicas con cuidados personales y una red de apoyo.
Complicaciones: qué vigilar y cómo prevenirlas
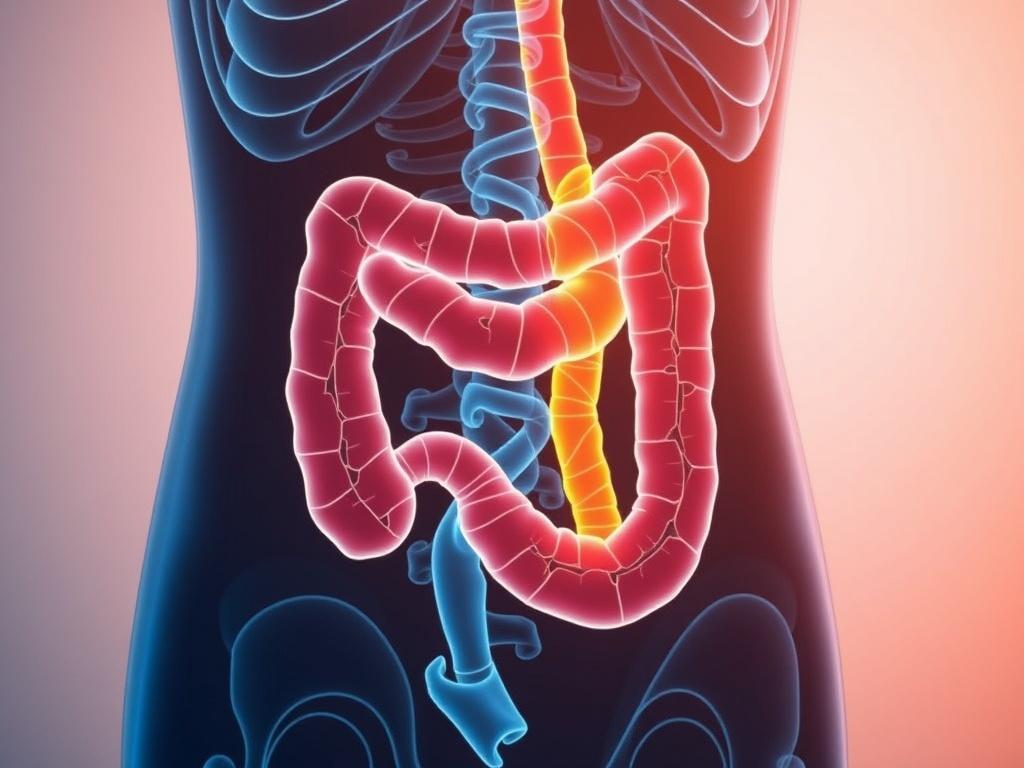
Si la inflamación no se controla, pueden surgir complicaciones como estenosis (estrechamiento del intestino que dificulta el paso de contenido), fístulas (conexiones anómalas que pueden comunicarse con otros órganos o con la piel), abscesos, desnutrición grave y riesgo aumentado de ciertos tipos de cáncer intestinal a largo plazo. La detección temprana y un tratamiento adecuado son las mejores herramientas para prevenir o minimizar estas complicaciones.
Algunas medidas preventivas incluyen el control regular por parte del especialista, el seguimiento de las pruebas de laboratorio y de imagen cuando se indiquen, y la intervención temprana ante cambios en los síntomas. La vacunación y la prevención de infecciones también son aspectos importantes para quienes reciben inmunosupresores o terapias biológicas.
Impacto emocional y social: la dimensión humana de Crohn
No podemos hablar de Crohn sin reconocer el impacto emocional que conlleva. La incertidumbre sobre cuándo ocurrirá el próximo brote, las limitaciones físicas y la necesidad de tratamientos crónicos pueden provocar ansiedad, depresión y sensación de culpa o vergüenza en algunos pacientes. La interacción con el entorno laboral y la familia a veces se complica; por ejemplo, gestionar permisos, explicar síntomas y enfrentar estigmas relacionados con problemas intestinales no es sencillo.
El apoyo psicológico y social es tan necesario como el tratamiento médico. Terapias psicológicas, grupos de apoyo, educación del paciente y de su entorno, y políticas laborales más flexibles son ingredientes que pueden mejorar la calidad de vida. Contar con profesionales que escuchen, con información fiable y con otras personas que comparten la experiencia de Crohn suele ofrecer alivio y recursos concretos para enfrentar desafíos cotidianos.
Investigación y futuro: esperanza en nuevas vías
La investigación en Enfermedad de Crohn avanza en varias direcciones: biomedicamentos más selectivos, terapias que modulan la microbiota, tratamientos basados en células, y estrategias de medicina personalizada que emplean marcadores genéticos y biomarcadores para adaptar la terapia a cada persona. Los estudios sobre la interacción entre genes, microbiota y sistema inmune están proporcionando pistas valiosas sobre mecanismos de la enfermedad y posibles dianas terapéuticas.
Además, hay un creciente interés en intervenciones tempranas que prevengan la progresión de la enfermedad y en herramientas digitales que mejoren el monitoreo remoto y la adherencia al tratamiento. Aunque no todas las promesas se traducen en soluciones inmediatas, la tendencia es positiva: la mayor comprensión de los procesos inflamatorios y la colaboración internacional entre investigadores y pacientes han acelerado el desarrollo de nuevas opciones terapéuticas.
Prevención y consejos prácticos para reducir riesgos
No existe una forma comprobada de prevenir por completo la Enfermedad de Crohn, pero sí hay medidas que pueden reducir riesgos asociados y mejorar el manejo de la condición. Evitar el tabaquismo es una de las recomendaciones más importantes, porque fumar se asocia con un peor curso de la enfermedad. Mantener una nutrición adecuada, realizar actividad física regular y acudir a revisiones médicas periódicas ayudan a detectar cambios a tiempo y a fortalecer la salud general.
Educarse sobre la enfermedad, mantener una comunicación abierta con el equipo de salud y preparar un plan de acción para brotes (medicación, contacto médico, apoyo familiar) son estrategias prácticas que aumentan la sensación de control y reducen la ansiedad. Participar en grupos de apoyo y utilizar recursos fiables de información son también pasos que facilitan el día a día.
Recursos útiles y apoyo: a quién acudir
Contar con una red de apoyo y recursos adecuados facilita enormemente la vida con Crohn. Organizaciones de pacientes, asociaciones locales, y plataformas online ofrecen información, espacios de encuentro y herramientas prácticas como guías para conversar con el empleador, estrategias nutricionales y testimonios que normalizan la experiencia. Además, la coordinación entre gastroenterólogos, cirujanos, nutricionistas y psicólogos es esencial para un enfoque integral.
No dudes en pedir segundas opiniones si lo consideras necesario, ni en solicitar información clara sobre los beneficios y riesgos de cualquier terapia. Un paciente informado toma decisiones con más confianza y suele tener mejores resultados a medio y largo plazo.
Conclusión
La Enfermedad de Crohn es una condición inflamatoria compleja que exige comprensión, paciencia y trabajo conjunto entre quien la padece y su equipo de salud; aunque no existe una solución única, las herramientas disponibles hoy —desde terapias médicas avanzadas hasta apoyo nutricional y psicológico— permiten a muchas personas llevar una vida plena si se abordan los síntomas tempranamente, se personaliza el tratamiento y se cuidan los aspectos emocionales y sociales; informarse, mantener una comunicación abierta con los profesionales, evitar factores de riesgo como el tabaco y construir una red de apoyo son pasos prácticos y poderosos que ayudan a transformar la incertidumbre en manejo activo y esperanza razonable en el presente y en el futuro de la investigación.
Читайте далее: