Der Gedanke an einen Nerv, der wie eine stille Autobahn zwischen unserem Bauch und unserem Gehirn verläuft, hat etwas Faszinierendes und Tröstliches zugleich. Schon die Redewendungen „Schmetterlinge im Bauch“ oder „den Kopf hängen lassen“ zeigen, dass Menschen seit jeher ahnen, dass Körper und Geist eng verknüpft sind. Doch die moderne Forschung hat etwas Konkretes geliefert: den Vagusnerv. Dieser lange, vielgestaltige Nerv ist weit mehr als ein reiner Botenleiter von Organ zu Organ. Er ist ein Vermittler, Regulator und Übersetzer, der Signale aus dem Darm an das Gehirn sendet, dort Emotionen beeinflusst und Verhalten steuert. In diesem einführenden Abschnitt lade ich Sie ein, die Geschichte dieses faszinierenden „Nervs der Ruhe“ zu entdecken, seine Anatomie kennenzulernen und zu verstehen, warum sein Einfluss auf Gesundheit und Krankheit weitreichender ist, als man früher annahm.
Was ist der Vagusnerv? Eine anatomische und funktionelle Landkarte
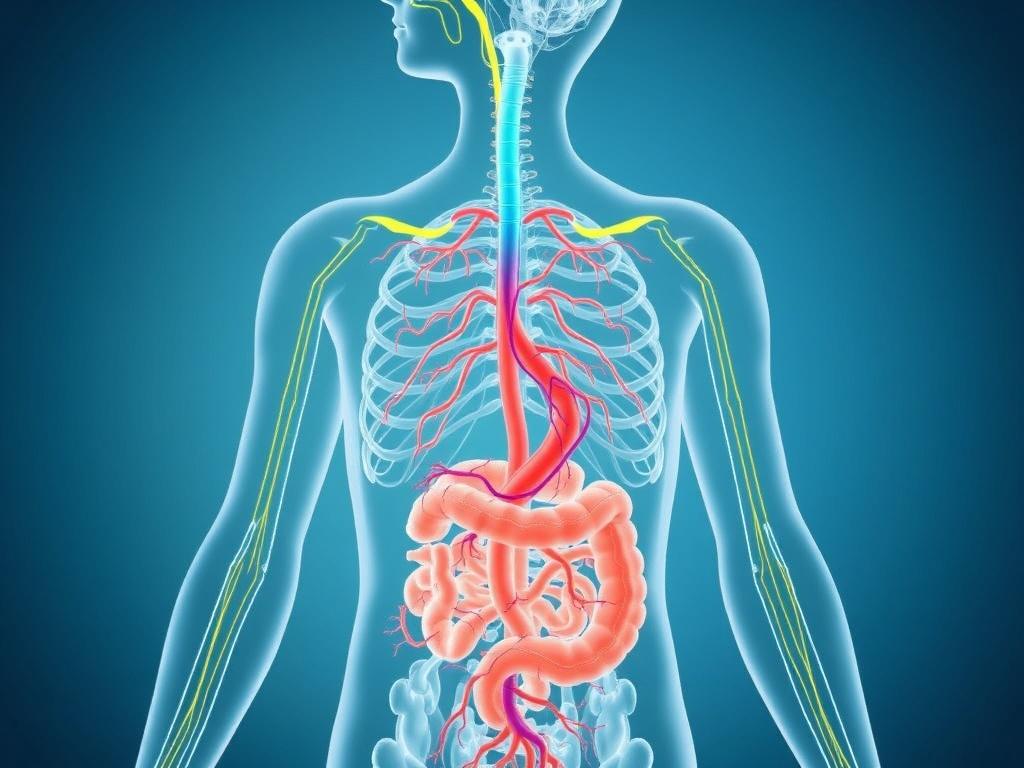
Der Vagusnerv, medizinisch Nervus vagus genannt, ist der zehnte Hirnnerv und beherrscht ein erstaunlich breites Gebiet des Körpers. Er entspringt im Hirnstamm, verläuft durch den Hals, gibt Äste zu Kehlkopf und Herz ab und zieht weiter in den Brustkorb und Bauchraum, wo er praktisch fast alle inneren Organe berührt. Auffällig ist seine Zweiteilung: Er besteht aus sensorischen (afferenten) Fasern, die Informationen von Organen zum Gehirn bringen, und motorischen (efferenten) Fasern, die Signale vom Gehirn zu den Organen leiten. Spannend ist, dass bis zu 80 % der Fasern afferent sind — das heißt, der Vagus transportiert überwiegend „Berichte aus dem Inneren“ zum Gehirn, nicht bloß Befehle heraus. Diese Gewichtung macht klar, warum der Darm so oft unsere Gefühle beeinflusst und nicht nur andersherum.
Die Funktionen des Vagus sind vielfältig: Er reguliert Herzfrequenz, Atmung, Verdauung und Entzündungsreaktionen, und spielt eine Rolle bei Stimmgebung und Schlucken. Außerdem hat er Einfluss auf neurochemische Systeme im Gehirn, die Stimmung und Kognition steuern. In den folgenden Abschnitten wollen wir Stück für Stück nachvollziehen, wie Signale vom Darm an das Gehirn gelangen, welche Botenstoffe dabei eine Rolle spielen und wie Mikroben im Darm diesen Dialog modulieren können.
Die zwei Richtungen: Afferente und efferente Signale
Die Kommunikation über den Vagus ist bidirektional, doch sie ist nicht symmetrisch. Die afferenten Fasern melden mechanische Reize (Dehnung, Druck), chemische Signale (Nährstoffe, Metabolite) und immunologische Hinweise (Zytokine) an das Gehirn. Diese Informationen erreichen vor allem den Nucleus tractus solitarii (NTS) im Hirnstamm, ein Zentrum, das als Schaltstelle für autonome Funktionen dient. Von dort gelangen Signale weiter in limbische Strukturen wie Amygdala und Hypothalamus, die für Emotionen und hormonelle Steuerung zuständig sind, wodurch Nahrungszufuhr, Stressreaktionen und Gefühle beeinflusst werden.
Die efferenten Fasern wirken häufig beruhigend: Sie stimulieren die Verdauung durch Freisetzung von Acetylcholin, reduzieren Entzündungen durch den sogenannten cholinergen antiinflammatorischen Reflex und senken Herzfrequenz und Blutdruck. Insgesamt ist der Vagus also sowohl ein Informationskanal als auch ein Regler — er hört zu und antwortet.
Wie der Darm „spricht“: Mechanismen der Signalübertragung
Die Frage, wie genau der Darm dem Gehirn seine „Meinung“ mitteilt, ist zentral. Es gibt mehrere sich ergänzende Mechanismen, mit denen Informationen zum Vagus und weiter ins Gehirn gelangen. Diese Mechanismen wirken oft gleichzeitig und verstärken sich gegenseitig.
1) Mechanische Signale: Dehnung und Bewegung
Wenn der Magen sich nach einer Mahlzeit dehnt oder der Darm peristaltisch aktiv ist, werden mechanosensitive Rezeptoren aktiviert. Diese Reize werden über vagale afferente Fasern zum Nucleus tractus solitarii geleitet. Auf diese Weise entstehen Sensationen wie Sättigung oder Völlegefühl, die dann Verhaltensweisen wie Nahrungsaufnahme reduzieren. Die Fähigkeit, mechanische Signale genau zu erfassen, ist wichtig — Störungen können zu Symptomen wie Völlegefühl oder Schmerzen führen.
2) Chemische Signale: Hormone und Neurotransmitter
Der Darm ist ein dichtes Netz aus enteroendokrinen Zellen, die auf Nährstoffe reagieren und Hormone wie Cholecystokinin (CCK), Peptid YY (PYY) und Glucagon-like Peptide-1 (GLP-1) freisetzen. Diese Hormone informieren über Nährstoffart und -menge und aktivieren vagale Fasern direkt oder indirekt. Ebenso produziert der Darm eine große Menge Serotonin — etwa 90 % des gesamten Körperserotonins —, das lokale Effekte auf die Motilität hat und über indirekte Wege das Zentralnervensystem beeinflussen kann. Neurotransmitter wie GABA, Dopamin und Noradrenalin sind ebenfalls Teil des komplexen chemischen Austauschs.
3) Immunsignale und Entzündungsmediatoren
Entzündungen im Darm senden Signale über Zytokine, die entweder direkt auf vagale Endungen wirken oder über intermediäre Zellen kommunizieren. Der Vagus spielt zudem eine aktive Rolle bei der Hemmung überschießender Entzündungsreaktionen: Der cholinerge antiinflammatorische Reflex ist ein Mechanismus, bei dem vagale Aktivität die Freisetzung proinflammatorischer Zytokine dämpft. Das ist bedeutsam für chronisch-entzündliche Erkrankungen und zeigt, wie der Nerv Immunsystem und Zentralnervensystem verbindet.
4) Mikroben als Kommunikationspartner
Das Mikrobiom im Darm produziert zahlreiche Metaboliten — kurzkettige Fettsäuren (SCFAs), sekundäre Gallensäuren, Tryptophanmetabolite und mehr — die auf enterische Zellen wirken und die vagale Signalverarbeitung beeinflussen. Manche Bakterienarten können die Bildung von Neurotransmittern anregen oder über enteroendokrine Zellen Kommunikationsketten zum Vagus auslösen. Dieser Dialog ist dynamisch und trägt wesentlich zur individuellen Variation in Stimmung, Verhalten und gesundheitlicher Anfälligkeit bei.
Die Rolle des Mikrobioms: Kleine Bewohner, große Wirkung
Es ist verführerisch zu sagen: „Die Bakterien im Darm steuern dein Gehirn.“ Natürlich wäre das eine Vereinfachung, aber es steckt ein Körnchen Wahrheit darin. Forschungsergebnisse der letzten Jahre zeigen, dass Zusammensetzung und Aktivität des Mikrobioms das Verhalten, die Stressantwort und sogar kognitive Funktionen beeinflussen können — und ein bedeutender Teil dieser Wirkung läuft über den Vagusnerv.
Botenstoffe aus dem Darm
Darmbakterien produzieren Substanzen wie Butyrat (eine SCFA), die lokal die Darmbarriere stärken und Entzündungen reduzieren. Andere Metabolite beeinflussen die Produktion von Serotonin in enterochromaffinen Zellen oder modulieren den Tryptophan-Stoffwechsel, was Folgen für die Synthese von Serotonin und Kynurenin im zentralen Nervensystem hat. Diese metabolischen Veränderungen können wiederum vagale Sensoren stimulieren und das Gehirn erreichen.
Experimentelle Hinweise
Tierstudien zeigen, dass Transfer von Darmmikrobiota von ängstlichen zu weniger ängstlichen Nagetieren Verhaltensänderungen hervorrufen kann — ein Effekt, der bei Vagotomie (Durchtrennung des Vagus) abgeschwächt oder aufgehoben wird. Das deutet darauf hin, dass der Vagus als Hauptpfad für mikrobiomvermittelte Effekte fungiert. Beim Menschen sind Ergebnisse vielschichtiger, aber Studien mit Probiotika und präbiotischen Interventionen zeigen teilweise positive Effekte auf Stimmung und Stress, oft assoziiert mit Veränderungen in Herzratenvariabilität (HRV) — einem indirekten Marker für vagale Aktivität.
Der Vagus in Krankheit und Therapie: Was die Forschung zeigt
Das Verständnis des Vagus hat nicht nur theoretischen Wert, sondern auch konkrete therapeutische Implikationen. Viele Erkrankungen, darunter Reizdarmsyndrom (IBS), Depression, Angststörungen, Epilepsie und sogar neurodegenerative Krankheiten wie Parkinson, haben Verbindungen zur Darm-Hirn-Achse und dem Vagus.
Reizdarmsyndrom (IBS) und funktionelle Magen-Darm-Störungen
Bei vielen Menschen mit IBS zeigen sich Veränderungen in der vagalen Regulation: Die Verarbeitung viszeraler Reize ist oft überempfindlich, und Stress verschlimmert Symptome. Studien legen nahe, dass eine gestörte Vagusfunktion und ein verändertes Mikrobiom zur Symptomatik beitragen können. Therapeutische Ansätze zielen darauf ab, die vagale Regulation zu verbessern — etwa durch Psychotherapie (CBT), Atemübungen, Ernährungstherapie und in Studien auch über vagale Stimulationsverfahren.
Depression und Angst
Chronischer Stress kann vagale Aktivität reduzieren und entzündliche Prozesse fördern, die wiederum Depressionen begünstigen können. Umgekehrt ist bekannt, dass invasive Vagusnervstimulation (VNS) bei therapieresistenter Depression positive Effekte haben kann. Auch nicht-invasive Methoden wie transkutane aurikuläre Vagusnervstimulation (taVNS), Atemtechniken und Meditation zeigen in Studien Verbesserung von Stimmung und HRV — wenn auch die Ergebnisse heterogen sind.
Epilepsie und neurologische Erkrankungen
Die Anwendung von implantierbarer VNS ist bei bestimmten Formen von therapieresistenter Epilepsie etabliert und reduziert die Anfallshäufigkeit bei vielen Patientinnen und Patienten. Interessanterweise wurden auch neuroprotektive Eigenschaften und Effekte auf kognitive Prozesse beschrieben, was Diskussionen darüber anregt, wie weitreichend vagale Modulation neurologische Prozesse beeinflussen kann.
Parkinson und neurodegenerative Impfungen
Es gibt Hypothesen, die nahelegen, dass Pathogene oder fehlgefaltete Proteine wie alpha-Synuclein im Darm entstehen und über den Vagus ins Gehirn „aufsteigen“ könnten. Epidemiologische Studien zeigen, dass Menschen mit früher Vagotomie möglicherweise ein geringeres Risiko für Parkinson haben, doch die Datenlage ist komplex und nicht abschließend. Dies ist ein Beispiel dafür, wie der Vagus auch als potenzielle Einfallspforte für krankheitsfördernde Prozesse fungieren könnte.
Messung und Modulation der Vagusfunktion: Methoden und Werkzeuge
Wie kann man vagale Aktivität messen? Und wie lässt sie sich beeinflussen? Diese Fragen sind zentral für Forschung und Therapie.
Indirekte Messmethoden: Herzratenvariabilität (HRV)
HRV misst die Variation der Zeitintervalle zwischen Herzschlägen und ist ein gängiger Marker für autonomen Tonus und vagale Aktivität. Ein höherer HRV-Wert wird oft als Zeichen eines gesunden, anpassungsfähigen autonomen Nervensystems interpretiert. HRV wird in vielen Studien verwendet, um Effekte von Meditation, Atemübungen, körperlicher Aktivität oder Interventionen wie taVNS nachzuweisen.
Direkte Stimulation: Implantierbare und nicht-invasive Verfahren
Implantierbare VNS-Geräte sind seit Jahren klinisch zugelassen für Epilepsie und therapieresistente Depression. Sie liefern elektrische Impulse an den Nervus vagus im Halsbereich. Neuere, nicht-invasive Ansätze wie taVNS stimulieren vagale Zweige am Ohr (Auris) oder über die Haut, wodurch Risiken und Kosten reduziert werden. Studien untersuchen Parameter wie Stimulationsfrequenz, Intensität und Dauer, um optimale Protokolle zu finden.
Bildgebende Verfahren und Neurophysiologie
Funktionelle Bildgebung (fMRI), EEG und elektrophysiologische Methoden helfen, die zentralen Effekte vagaler Aktivierung zu kartieren. Besonders interessant sind Beobachtungen, wie vagale Stimulation Amygdala, präfrontalen Kortex und Hypothalamus modifiziert — Bereiche, die Stimmung, Stressverarbeitung und kognitive Kontrolle regulieren.
Praktische Strategien zur Stärkung des vagalen Tons
Obwohl einige Interventionen medizinisch sind, gibt es viele einfache, alltagsnahe Methoden, die vagale Aktivität positiv beeinflussen können. Diese Ansätze sind oft risikoarm und können ergänzend zur ärztlichen Behandlung eingesetzt werden.
- Atmung und Achtsamkeit: Tiefe, langsame Bauchatmung und Meditation erhöhen HRV und aktivieren parasympathische Prozesse.
- Körperliche Aktivität: Moderates Ausdauertraining und Yoga fördern vagale Regulation und Herz-Kreislaufgesundheit.
- Ernährung: Eine ausgewogene Kost mit Ballaststoffen, fermentierten Lebensmitteln und präbiotischen Komponenten unterstützt ein gesundes Mikrobiom.
- Soziale Verbundenheit: Positive soziale Interaktionen steigern Wohlbefinden und können vagale Aktivität erhöhen.
- Schlafhygiene: Ausreichender, erholsamer Schlaf ist wichtig für eine stabile autonome Balance.
Diese Liste ist nicht vollständig, zeigt aber, dass viele Alltagsfaktoren unmittelbar mit der Funktionsfähigkeit des Vagus zusammenhängen. Kleine Gewohnheitsänderungen können langfristig eine deutlich bessere Regulation von Stimmung, Verdauung und Stressreaktion fördern.
Ein nummerierter Plan: 7 Schritte zur Stärkung des Vagusnervs
- Beginnen Sie jeden Tag mit 5 Minuten langsamer Bauchatmung (4–6 Atemzüge pro Minute).
- Integrieren Sie dreimal pro Woche 30 Minuten moderates Ausdauertraining.
- Essen Sie täglich fermentierte Lebensmittel (Joghurt, Sauerkraut, Kefir) und ballaststoffreiche Kost.
- Pflegen Sie soziale Kontakte und kurze Gespräche mit Freunden oder Familie.
- Nutzen Sie vor dem Einschlafen Entspannungsrituale und reduzieren Sie Bildschirmzeit.
- Probieren Sie Achtsamkeits- oder Meditationsübungen, idealerweise mit geführten Sessions.
- Bei gesundheitlichen Problemen: Sprechen Sie mit Fachpersonen über mögliche therapeutische VNS-Optionen.
Diese praktischen Schritte sind leicht umzusetzen und zielen darauf ab, sowohl direkt die vagale Aktivität zu verbessern als auch indirekt durch Förderung eines gesunden Mikrobioms und reduzierter Entzündungsneigung.
Tabellen: Überblick über Mechanismen und Therapien
| Signaltyp | Ursprung | Wirkung |
|---|---|---|
| Mechanische Reize | Magen- und Darmdehnung | Fördert Sättigung, reguliert Motilität |
| Enteroendokrine Hormone | Enteroendokrine Zellen (z. B. GLP-1, CCK) | Beeinflussen Appetit und Blutzuckerregulation |
| Immunsignale | Zytokine bei Entzündung | Aktivieren Reaktionen im Hirnstamm; Vagus dämpft Entzündung |
| Mikrobiom-Metabolite | Darmbakterien (SCFAs, Tryptophanmetabolite) | Modulieren Darmbarriere, Neurotransmitterproduktion, Verhalten |
| Therapie | Wirkmechanismus | Vorteile | Nachteile |
|---|---|---|---|
| Implantierbare VNS | Elektrische Stimulation des Halsvagus | Wirksam bei Epilepsie, Depression | Operatives Risiko, Kosten |
| Transkutane VNS (taVNS) | Stimulation am Ohr/über Haut | Niedriges Risiko, nicht-invasiv | Heterogene Studienergebnisse, Optimierungsbedarf |
| Ernährungsinterventionen | Mikrobiom-Modulation, Hormonwirkung | Niedriges Risiko, ganzheitlich | Langsamer Wirkungseintritt, individuelle Unterschiede |
| Psychotherapie & Stressreduktion | Verbessert autonomes Gleichgewicht | Nachhaltig, keine Nebenwirkungen | Benötigt Zeit und professionelle Begleitung |
Forschungsfragen und offene Punkte: Was wir noch nicht wissen
Die Forschung zur Darm-Hirn-Achse hat in den letzten Jahren gewaltige Fortschritte gemacht, doch es bleiben viele offene Fragen. Einige davon sind methodisch: Wie lassen sich Ursache und Wirkung im Menschen sauber trennen? Tiermodelle zeigen eindrückliche Effekte, aber Übertragbarkeit ist nicht immer direkt. Andere Fragen betreffen Individualität: Warum reagieren einige Menschen stark auf mikrobielle Veränderungen, während andere resistent scheinen? Welche genetischen, metabolischen oder lebensstilbedingten Faktoren modulieren diese Reaktionen?
Zudem ist die Rolle spezifischer Mikrobenarten noch unklar — welche Arten sind wirklich „nützlich“ für Stimmung und vagale Aktivität? Wie lange halten Effekte von Probiotika oder diätetischen Maßnahmen an? Und nicht zu vergessen: Wie lässt sich vagale Stimulation so dosieren, dass Nutzen maximiert und Nebenwirkungen minimiert werden? Klinische Studien mit großen, gut charakterisierten Probandengruppen sind nötig, um diese Fragen zu beantworten.
Ethik und gesellschaftliche Aspekte
Die Möglichkeit, Stimmung, Verhalten oder Essgewohnheiten durch Modulation des Mikrobioms oder durch elektrische Stimulation zu beeinflussen, wirft ethische Fragen auf. Wer entscheidet über Eingriffe? Wie stellt man sicher, dass solche Technologien nicht missbraucht werden? Wie gehen wir mit Ungleichheiten im Zugang zu solchen Therapien um? Diese Diskussionen sind wichtig, während die Forschung voranschreitet.
Praktische Tipps für Alltag und Ärzt*innen: Brücke zwischen Forschung und Praxis
Für Menschen, die ihre vagale Gesundheit stärken möchten, gibt es pragmatische Ansatzpunkte, die evidenzbasiert sind oder zumindest biologisch plausibel erscheinen. Ärzt*innen und Therapeut*innen sollten die Darm-Hirn-Achse in die Beratung einbeziehen, insbesondere bei Patienten mit chronischem Stress, Reizdarmsyndrom oder therapieresistenter Depression. Wichtige Hinweise sind:
- Frühzeitige Integration von Psychoedukation: Erklären Sie Patienten die Verbindung zwischen Stress, Darm und Gehirn.
- Förderung kleiner Alltagshilfen: Atemübungen, regelmäßige Bewegung, Schlafoptimierung.
- Ernährungsberatung: Fokus auf Ballaststoffe, fermentierte Lebensmittel und reduzierte verarbeitete Zucker.
- Gezielte Überweisung: Bei Bedarf an spezialisierte Interventionen wie VNS oder psychotherapeutische Maßnahmen.
- Regelmäßiges Monitoring: HRV, Symptomtagebücher und gegebenenfalls mikrobiologische Analysen können hilfreich sein.
Diese Hinweise sind nicht als Ersatz für individuelle medizinische Beratung zu verstehen, sondern als praktische Brücke, die Evidenz-basierte Forschung und Alltag verbindet.
Schlussfolgerung
Der Vagusnerv ist mehr als nur ein biologischer Draht zwischen Bauch und Gehirn; er ist ein lebendiger Dialogpartner, der mechanische, chemische, immunologische und mikrobiomvermittelte Signale übersetzt und so unsere Verdauung, Stimmung und Stressreaktionen formt. Die Forschung zeigt, dass dieser Nerv nicht nur passiv Information weiterleitet, sondern aktiv zur Regulation von Entzündung, Emotionen und Verhalten beiträgt. Dies eröffnet spannende therapeutische Möglichkeiten — von Ernährungsstrategien und Achtsamkeitsübungen bis zu invasiven und nicht-invasiven Stimulationsverfahren. Zugleich bleibt vieles offen: Wie genau lassen sich individuelle Unterschiede erklären, welche Mikroben sind besonders relevant, und wie sollte man Behandlungen langfristig gestalten? Für den Alltag bedeutet das: Kleine Veränderungen — langsames Atmen, Bewegung, ausgewogene Ernährung, soziale Verbundenheit — können den vagalen Ton verbessern und damit sowohl Körper als auch Geist zugutekommen. Die zukünftige Forschung wird zeigen, wie wir diese Erkenntnisse noch gezielter nutzen können, aber schon heute bietet das Wissen um den Vagus einen wirksamen Rahmen, um Gesundheit ganzheitlich zu verstehen und zu fördern.
Читайте далее: